Vous avez traité votre SIBO avec un test respiratoire négatif, des symptômes disparus … Et quelques semaines ou quelques mois plus tard, les ballonnements sont de retour. La lourdeur après les repas. Les gaz. La fatigue… Exactement comme avant.
Vous n’êtes pas seul(e) et c’est même la règle plutôt que l’exception.
Une étude de référence publiée dans Alimentary Pharmacology & Therapeutics a suivi 80 patients après une éradication confirmée du SIBO par test respiratoire. Les chiffres sont sans appel : 12,6% de rechute à 3 mois, 27,5% à 6 mois, 43,7% à 9 mois. Presque la moitié des patients rechutent dans l’année — et ce n’est pas parce que le traitement a échoué. C’est parce que la cause qui a permis au SIBO de s’installer n’a pas été traitée.
Cet article vous explique en détail pourquoi le SIBO revient, comment identifier votre cause spécifique de rechute, et ce que vous devez faire différemment pour éviter de repasser par ce cycle.
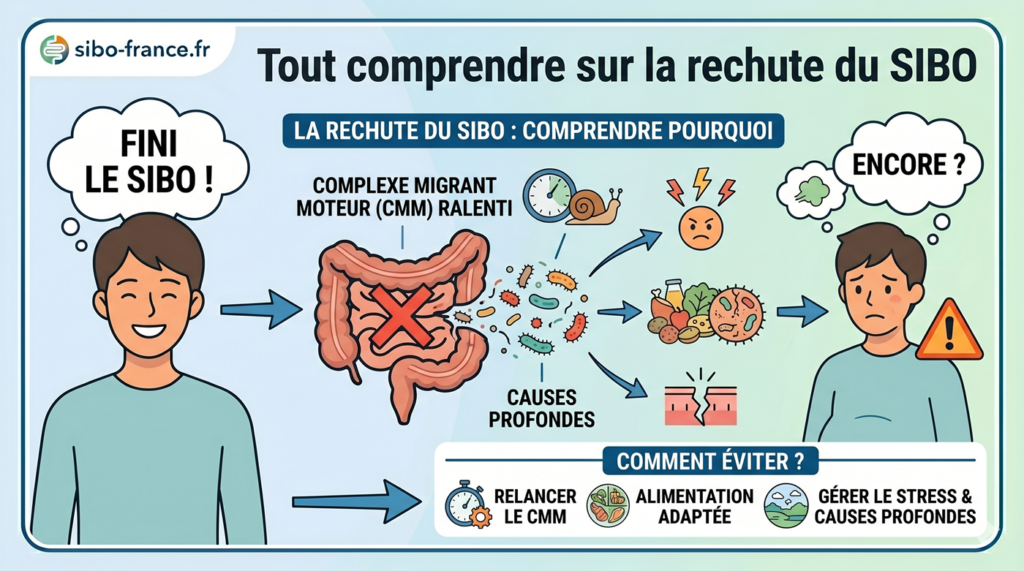
Pourquoi le SIBO revient : la cause que personne ne traite
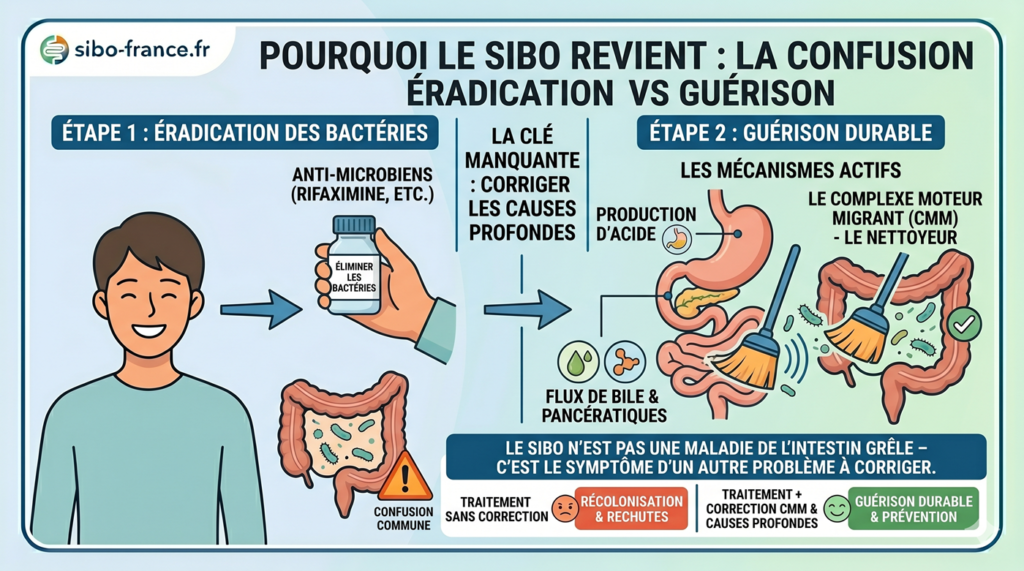
La confusion fondamentale dans la prise en charge du SIBO est de confondre l’éradication avec la guérison. Les antibiotiques (rifaximine, néomycine, ou leurs équivalents naturels) éliminent les bactéries en excès dans l’intestin grêle. Ils ne corrigent pas pourquoi ces bactéries s’y sont installées.
Or, votre intestin grêle n’est pas un environnement passif. Il dispose de mécanismes actifs pour se maintenir relativement stérile : la production d’acide chlorhydrique dans l’estomac, le flux de bile, les sécrétions pancréatiques, et surtout le complexe moteur migrant (CMM), ces ondes de contractions qui balaient l’intestin grêle entre les repas et expulsent les bactéries vers le côlon.
Si l’un de ces mécanismes est défaillant, les bactéries recolonisent l’intestin grêle dans les semaines qui suivent l’arrêt du traitement. Le SIBO n’est pas une maladie de l’intestin grêle — c’est le symptôme d’un autre problème. Et tant que ce problème n’est pas identifié et corrigé, les rechutes continueront.
Les 7 causes de rechute du SIBO
1. Le complexe moteur migrant (CMM) endommagé
C’est la cause la plus fréquente et la plus sous-diagnostiquée. Le CMM est un cycle de contractions intestinales qui se produit toutes les 90 à 120 minutes entre les repas, pendant les phases de jeûne. Il agit comme un balayage automatique qui propulse vers le bas les débris alimentaires et les bactéries résiduelles.
Quand ce mécanisme est endommagé, les bactéries ne sont plus évacuées entre les repas et prolifèrent. Les deux principales causes de dysfonction du CMM sont :
- Les gastro-entérites post-infectieuses — c’est la voie la mieux documentée. Certaines bactéries (notamment Campylobacter, Salmonella, E. coli entérotoxigène) produisent une toxine (CdtB) qui ressemble à une protéine du CMM, la vinculine. Le système immunitaire produit des anticorps anti-CdtB qui attaquent par mimétisme moléculaire les cellules nerveuses du CMM, générant une neuropathie intestinale auto-immune. C’est le mécanisme du SIBO post-infectieux.
- Les maladies systémiques affectant la motilité — diabète, sclérodermie, hypothyroïdie, maladie de Parkinson, syndrome d’Ehlers-Danlos.
Un test IBScheck (dosage des anticorps anti-CdtB et anti-vinculine) permet de confirmer une atteinte auto-immune du CMM. Les patients positifs à ce test ont besoin de prokinétiques à long terme, pas seulement pendant quelques semaines post-traitement.
2. L’hypochlorhydrie, la barrière antibactérienne défaillante
L’acide chlorhydrique produit par l’estomac est la première ligne de défense contre les bactéries ingérées. Un pH gastrique entre 1,5 et 3,5 détruit la quasi-totalité des bactéries avant qu’elles n’atteignent l’intestin grêle.
En cas d’hypochlorhydrie — production insuffisante d’acide — des millions de bactéries survivent au passage gastrique à chaque repas et colonisent progressivement l’intestin grêle. Une méta-analyse a montré que l’usage prolongé d’IPP multiplie par 7,6 le risque de SIBO. Si vous prenez des IPP, vous ne pouvez pas guérir durablement du SIBO sans traiter ou compenser cette hypochlorhydrie.
Les causes d’hypochlorhydrie à explorer : IPP ou antiacides au long cours, infection à Helicobacter pylori, carence en zinc, gastrite atrophique, stress chronique.
3. La prise d’IPP ou d’opioïdes non interrompue
L’étude sur les rechutes de Lauritano et al. (2008) a identifié la prise chronique d’IPP comme facteur prédictif indépendant de rechute. Ce n’est pas surprenant : les IPP neutralisent l’acide gastrique, supprimant ainsi la principale barrière antimicrobienne de l’organisme.
Les opioïdes constituent un deuxième facteur majeur. Ils ralentissent massivement la motilité intestinale, paralysant en pratique le CMM. Les patients sous opioïdes au long cours ont un risque de rechute très élevé et doivent bénéficier d’un protocole de substitution ou d’antagonistes périphériques des récepteurs mu-opioïdes.
4. Les adhérences et anomalies anatomiques
Les chirurgies abdominales — même laparoscopiques, même les césariennes — peuvent créer des adhérences, des bandes de tissu cicatriciel qui modifient la géométrie de l’intestin grêle. Ces adhérences peuvent créer des zones de stase (ralentissement du transit), des anses borgnes, ou comprimer des segments intestinaux qui deviennent des niches à prolifération bactérienne.
D’autres anomalies anatomiques favorisent la rechute : diverticules du grêle (plus fréquents après 60 ans), sténoses (rétrécissements), valve iléo-caecale déficiente laissant les bactéries du côlon remonter vers l’intestin grêle.
Ces causes mécaniques ne répondent pas aux antimicrobiens seuls et peuvent nécessiter une approche chirurgicale ou ostéopathique (pour les adhérences superficielles).
5. Le grignotage entre les repas, la cause comportementale
C’est la cause de rechute la plus simple, la plus fréquente, et la moins dramatique — mais elle est réelle. Le CMM ne fonctionne que pendant les phases de jeûne entre les repas. Chaque prise alimentaire, même une poignée d’amandes, même un café avec du lait, même un verre de jus de fruits, inhibe le CMM et relance un cycle digestif complet.
Si vous mangez ou buvez (autre que de l’eau) toutes les 2 à 3 heures, votre CMM n’a jamais le temps d’effectuer ses cycles de nettoyage. Les bactéries s’accumulent progressivement dans l’intestin grêle, et en quelques semaines, le SIBO se réinstalle.
La règle concrète : minimum 4h30 à 5h entre chaque prise alimentaire, sans exception. Pas de grignotage, pas de « petite collation », pas de boisson sucrée ou lactée entre les repas. Seule l’eau plate est autorisée entre les repas.
6. Le stress chronique non pris en charge
Le stress active le système nerveux sympathique et inhibe le système parasympathique — le nerf vague — qui contrôle directement la motilité intestinale et la sécrétion acide. Un stress chronique non traité maintient le système digestif en mode « combat ou fuite » permanent, avec une motilité ralentie et une acidité gastrique insuffisante.
Des études ont confirmé que les patients avec un niveau élevé de stress et d’anxiété chronique ont des taux de rechute significativement plus élevés après traitement du SIBO. Ce n’est pas psychosomatique — c’est un mécanisme physiologique direct via l’axe cerveau-intestin.
7. Le biofilm bactérien non éliminé
Certaines bactéries ont la capacité de former des biofilms — des colonies protégées par une matrice extracellulaire qui les rend imperméables aux antibiotiques et aux antimicrobiens naturels. Ces biofilms persistent après le traitement et servent de réservoir à partir duquel les bactéries recolonisent l’intestin dès l’arrêt du traitement.
Les agents anti-biofilm les plus utilisés en pratique clinique sont le N-acétylcystéine (NAC), l’EDTA, et certaines enzymes protéolytiques (serrapeptase, lumbrokinase). Leur utilisation en parallèle ou juste avant le traitement antimicrobien peut améliorer l’efficacité et réduire le risque de rechute dans les cas récidivants.
Comment savoir quelle est votre cause de rechute du SIBO ?
Avant de démarrer un nouveau cycle de traitement, posez-vous ces questions :
| Signal d’alerte | Cause probable | Action |
|---|---|---|
| Rechute rapide (< 3 mois), antécédent de gastro-entérite sévère | Atteinte CMM auto-immune | Test IBScheck, prokinétiques long terme |
| Prise d’IPP, reflux, carences fer/B12/zinc | Hypochlorhydrie | Bétaïne HCl, sevrage IPP supervisé, traiter H. pylori |
| Chirurgie abdominale, douleurs adhérentielles | Adhérences / anomalie anatomique | Ostéopathie viscérale, avis chirurgical |
| Grignotage fréquent, repas espacés < 4h | CMM inhibé par alimentation continue | Règle des 5h stricte, supprimer les grignotages |
| Stress intense, anxiété chronique, burnout | Inhibition nerveuse du CMM | Cohérence cardiaque, TCC, nerf vague |
| Rechutes multiples malgré traitement correct | Biofilm bactérien | NAC + protocole anti-biofilm avant antimicrobiens |
Vous cherchez un protocole complet pour guérir durablement de votre SIBO, pas seulement l’éradiquer ? Notre guide de 80 pages détaille chaque étape — traitement, alimentation, prévention des rechutes.
Le protocole anti-rechute SIBO complet
La prévention durable de la rechute repose sur trois piliers simultanés qui doivent être mis en place dès le lendemain de la fin du traitement antimicrobien, pas trois semaines après, pas « quand vous vous sentez mieux ». Dès le lendemain.
Voici les 3 piliers à prendre en compte si on veut guérir du SIBO pour de bon.
Pilier 1 : relancer le CMM avec des prokinétiques
Les prokinétiques stimulent le complexe moteur migrant et doivent être introduits immédiatement après la fin du traitement antimicrobien. Leur rôle est de réactiver le balayage intestinal et d’empêcher les bactéries résiduelles de stagner.
Les prokinétiques naturels (première intention) :
- Artichaut + gingembre (extrait standardisé) — prendre le matin à jeun et en milieu d’après-midi, hors repas. L’artichaut stimule la sécrétion biliaire et la motilité ; le gingembre accélère la vidange gastrique via les récepteurs 5-HT4.
- Ibérogast (mélange de 9 plantes) — 20 gouttes dans un peu d’eau avant les repas.
Les prokinétiques médicamenteux (si naturels insuffisants) :
- Prucalopride (Resolor) — agoniste 5-HT4, le prokinétique le mieux documenté pour le CMM. Prescription médicale nécessaire.
- Érythromycine faible dose (50–100 mg au coucher) — effet prokinétique via les récepteurs à la motiline. Utilisation courte (4–8 semaines) pour éviter la résistance antibiotique.
- Naltrexone faible dose (LDN) — immunomodulateur avec effet prokinétique documenté dans les SIBO auto-immuns post-infectieux.
Durée recommandée : minimum 3 à 6 mois. En cas de test IBScheck positif ou de rechutes très rapides : long terme avec évaluation régulière.
Pilier 2 : respecter la règle des 5 heures entre les repas
C’est la mesure comportementale la plus importante et la plus difficile à maintenir. Le CMM ne peut effectuer ses cycles de nettoyage que si l’intestin est en phase de jeûne depuis au moins 90 minutes. Or une seule prise alimentaire (même très légère) relance un cycle digestif complet de 4 à 6 heures.
Concrètement : 3 repas par jour avec 5 heures minimum entre chaque. Aucune collation, aucune boisson sucrée ou lactée entre les repas. Uniquement de l’eau plate.
Exemple de planning optimal :
- Petit-déjeuner : 8h00
- Déjeuner : 13h00
- Dîner : 19h00
- Dernière prise alimentaire avant 19h30 — plus rien jusqu’au lendemain matin
Ce planning permet 3 cycles complets de CMM nocturne (21h → 8h), période pendant laquelle le CMM est naturellement le plus actif.
Pilier 3 : traiter la cause sous-jacente
C’est le pilier que la plupart des patients (et beaucoup de praticiens) sautent.
Sans lui, les deux premiers piliers ne feront que retarder la rechute.
- Si IPP au long cours : sevrage progressif supervisé par un médecin, avec soutien de la muqueuse gastrique (mastic gum, L-glutamine, aloe vera) et introduction de bétaïne HCl si hypochlorhydrie confirmée
- Si H. pylori : traitement d’éradication (triple ou quadruple thérapie) avant de relancer le protocole SIBO
- Si stress chronique : cohérence cardiaque 3 × 5 minutes/jour (activée le nerf vague), TCC si anxiété clinique, réduction de la charge de travail
- Si diabète, hypothyroïdie, sclérodermie : optimisation du traitement de la maladie de fond — la motilité intestinale ne peut pas s’améliorer si la maladie sous-jacente n’est pas contrôlée
- Si adhérences post-chirurgicales : ostéopathie viscérale — plusieurs études ont montré une amélioration de la motilité intestinale et une réduction des symptômes SIBO après traitement ostéopathique ciblé
Quand refaire un test respiratoire de contrôle ?
Le test respiratoire de contrôle est indispensable pour confirmer objectivement que l’éradication est réelle avant de relâcher les mesures préventives. Il doit être réalisé :
- 4 semaines après la fin du traitement antimicrobien — pas avant, pour éviter les faux négatifs liés aux bactéries encore affaiblies mais pas éliminées
- Si les symptômes réapparaissent après une période d’amélioration — ne jamais relancer un traitement sans confirmer le diagnostic
- Tous les 6 mois pendant la première année si vous avez un facteur de risque de rechute identifié (IPP, trouble de la motilité, antécédent chirurgical)
Ne supprimez pas les prokinétiques ou la règle des 5h avant d’avoir un test de contrôle négatif, même si vous vous sentez bien. Les symptômes peuvent disparaître avant l’éradication complète, et un arrêt prématuré des mesures préventives est l’une des causes les plus fréquentes de rechute rapide.
Le cas particulier du SIBO récidivant malgré un protocole correct
Si vous avez suivi scrupuleusement le protocole (prokinétiques, règle des 5h, correction de la cause sous-jacente) et que le SIBO revient quand même, plusieurs pistes supplémentaires méritent d’être explorées avec un praticien spécialisé :
Biofilm bactérien résistant. Introduire un cycle de N-acétylcystéine (600 mg, 2 × /jour pendant 2 à 4 semaines) avant le prochain traitement antimicrobien pour déstabiliser les biofilms et améliorer la pénétration des antimicrobiens.
SIBO à sulfure d’hydrogène (H₂S). Ce type de SIBO n’est pas détecté par les tests respiratoires standard H₂/CH₄. Il est associé à de la diarrhée, des selles malodorantes, et parfois des flatulences à odeur d’œuf pourri. Des tests de nouvelle génération permettent maintenant de le détecter. Le protocole de traitement est différent (bismuth + antimicrobiens ciblés).
SIFO associé (champignons). Une prolifération de levures dans l’intestin grêle (SIFO, principalement Candida) coexiste avec le SIBO chez environ 25% des patients selon certaines études. Le SIFO ne répond pas aux antimicrobiens bactériens et nécessite un antifongique ciblé.
Valve iléo-cæcale déficiente. Cette valve entre l’intestin grêle et le côlon peut devenir hypotone et laisser les bactéries du côlon remonter en continu. Les techniques manuelles ostéopathiques ciblées sur la valve iléo-cæcale sont souvent utilisées avec succès dans ce contexte.
Ce que vous pouvez faire dès aujourd’hui
Si vous êtes en cours de traitement ou venez de terminer un protocole, voici les 5 actions à mettre en place immédiatement :
- Dès demain matin : commencer les prokinétiques (artichaut + gingembre à jeun)
- Cette semaine : identifier votre cause probable de rechute avec le tableau ci-dessus et prendre rendez-vous avec un médecin si nécessaire
- Dès maintenant : supprimer tous les grignotages et respecter la règle des 5h entre les repas
- Dans 4 semaines : planifier un test respiratoire de contrôle
- En continu : ne pas arrêter les prokinétiques avant au moins 3 mois, même si vous vous sentez bien
Pour aller plus loin et mettre en place un protocole personnalisé complet — traitement, alimentation phase par phase, prévention des rechutes et gestion des causes sous-jacentes — notre guide de 80 pages détaille chaque étape avec les protocoles validés par les dernières études cliniques.
FAQ sur le SIBO et ses rechutes
Combien de temps après le traitement peut-on rechuter ?
Les rechutes peuvent survenir très rapidement, dès 4 à 6 semaines après la fin du traitement dans les cas de dysfonction sévère du CMM. En moyenne, l’étude de Lauritano et al. (2008) montre une rechute à 3 mois pour 12,6% des patients, 6 mois pour 27,5%, et 9 mois pour 43,7%. Dans une étude multicentrique citée par le Dr Siebecker (siboinfo.com), deux tiers des cas ont rechuté en moyenne 2,5 mois après un traitement pourtant réussi. La rapidité de la rechute est un indice précieux : plus elle est rapide, plus la cause sous-jacente est sévère.
Est-ce normal d’avoir des symptômes quelques jours après la fin du traitement ?
Oui, une recrudescence temporaire des symptômes dans les 5 à 10 premiers jours après la fin du traitement est fréquente et ne signifie pas forcément une rechute. Plusieurs mécanismes l’expliquent : réintroduction des aliments fermentescibles qui active les bactéries résiduelles, réponse inflammatoire de la muqueuse en phase de réparation, modification du microbiote colique. Si les symptômes persistent au-delà de 2 à 3 semaines ou s’aggravent progressivement, un test respiratoire de contrôle s’impose.
Peut-on guérir définitivement du SIBO ?
Oui, pour la majorité des patients dont la cause sous-jacente est identifiable et corrigeable. Les cas avec un SIBO post-infectieux et une atteinte auto-immune du CMM modérée, traités avec des prokinétiques à long terme et un respect strict de la règle des 5h, peuvent obtenir des rémissions durables de plusieurs années. Les cas avec des causes anatomiques non corrigeables (diverticules multiples, séquelles chirurgicales irréversibles) ou des maladies systémiques progressives nécessitent une prise en charge au long cours avec des cycles d’entretien. La guérison définitive est plus rare dans ces situations mais l’amélioration significative et durable est toujours possible.
Faut-il changer d’antimicrobien à chaque rechute ?
Pas systématiquement. Si le premier traitement a bien fonctionné (éradication confirmée par test), il est raisonnable de le répéter lors d’une rechute. Plusieurs études ont montré que la rifaximine peut être reprise avec un taux de succès comparable au premier cycle. En revanche, si deux cycles identiques ont donné des résultats incomplets ou une rechute très rapide (moins de 6 semaines), il est justifié de changer de stratégie : alterner les antimicrobiens naturels et les antibiotiques, ajouter un anti-biofilm, ou explorer l’option du régime élémentaire (73 à 85% d’éradication).
Les prokinétiques doivent-ils être pris à vie ?
Pour la plupart des patients, non. Après 3 à 6 mois de prokinétiques post-traitement avec test de contrôle négatif, une réduction progressive est possible. La méthode recommandée : réduire la dose sur 4 à 8 semaines (un jour sur deux, puis un jour sur trois) en surveillant les symptômes. Si les symptômes réapparaissent à la réduction, revenir à la dose efficace. Les patients avec un test IBScheck positif (atteinte auto-immune du CMM confirmée) peuvent nécessiter des prokinétiques à très long terme — à discuter avec un médecin spécialisé.
Références scientifiques liées à la rechute du SIBO
- Lauritano EC et al. Small intestinal bacterial overgrowth recurrence after antibiotic therapy. Am J Gastroenterol. 2008;103(8):2031-2035.
https://pubmed.ncbi.nlm.nih.gov/18802998/ - Pimentel M et al. ACG Clinical Guideline: Small Intestinal Bacterial Overgrowth. Am J Gastroenterol. 2020;115(2):165-178.
https://pubmed.ncbi.nlm.nih.gov/32023228/ - Lo WK, Chan WW. Proton pump inhibitor use and the risk of small intestinal bacterial overgrowth: a meta-analysis. Clin Gastroenterol Hepatol. 2013;11(5):483-490.
https://pubmed.ncbi.nlm.nih.gov/23357488/ - Pimentel M, Morales W et al. Anti-vinculin and anti-CdtB antibodies as biomarkers for post-infectious IBS and SIBO. Dig Dis Sci. 2015;60(3):723-732.
https://pubmed.ncbi.nlm.nih.gov/25424202/