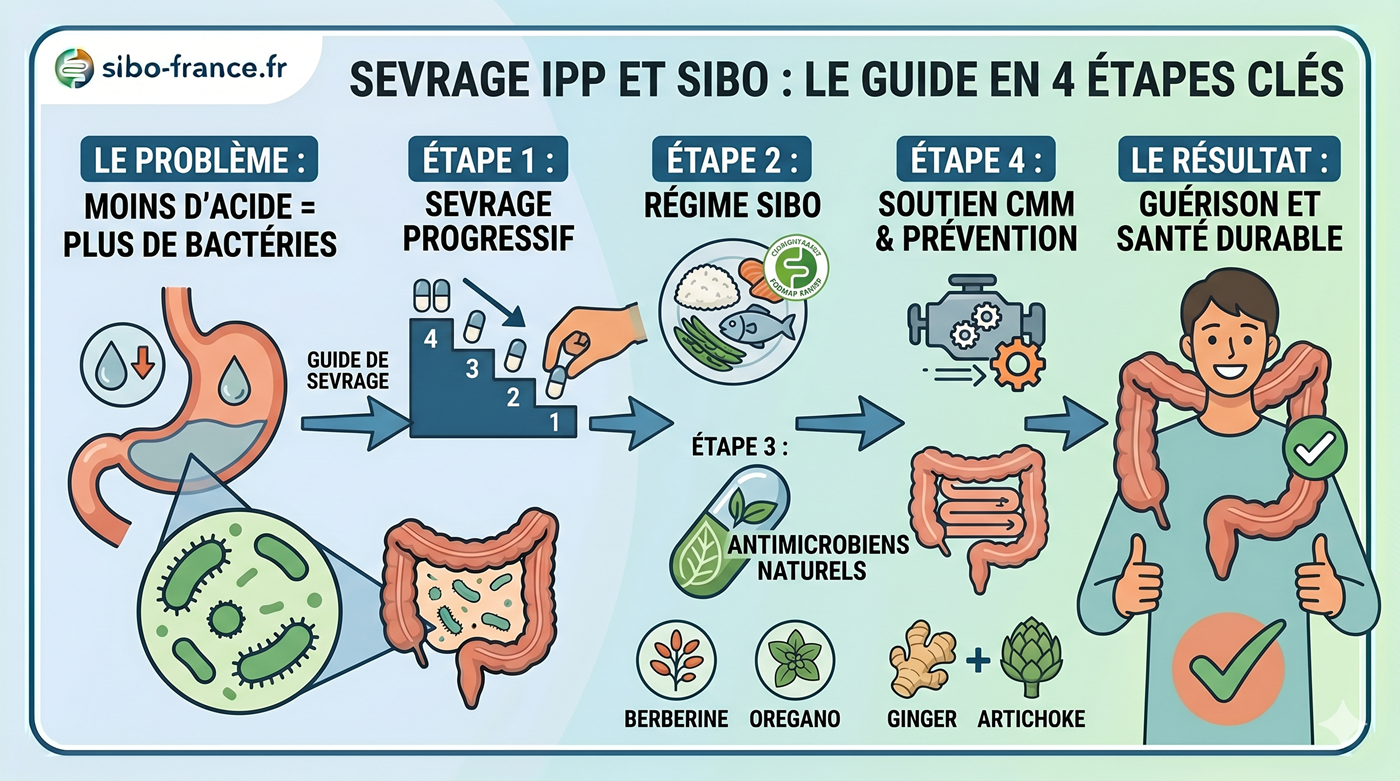
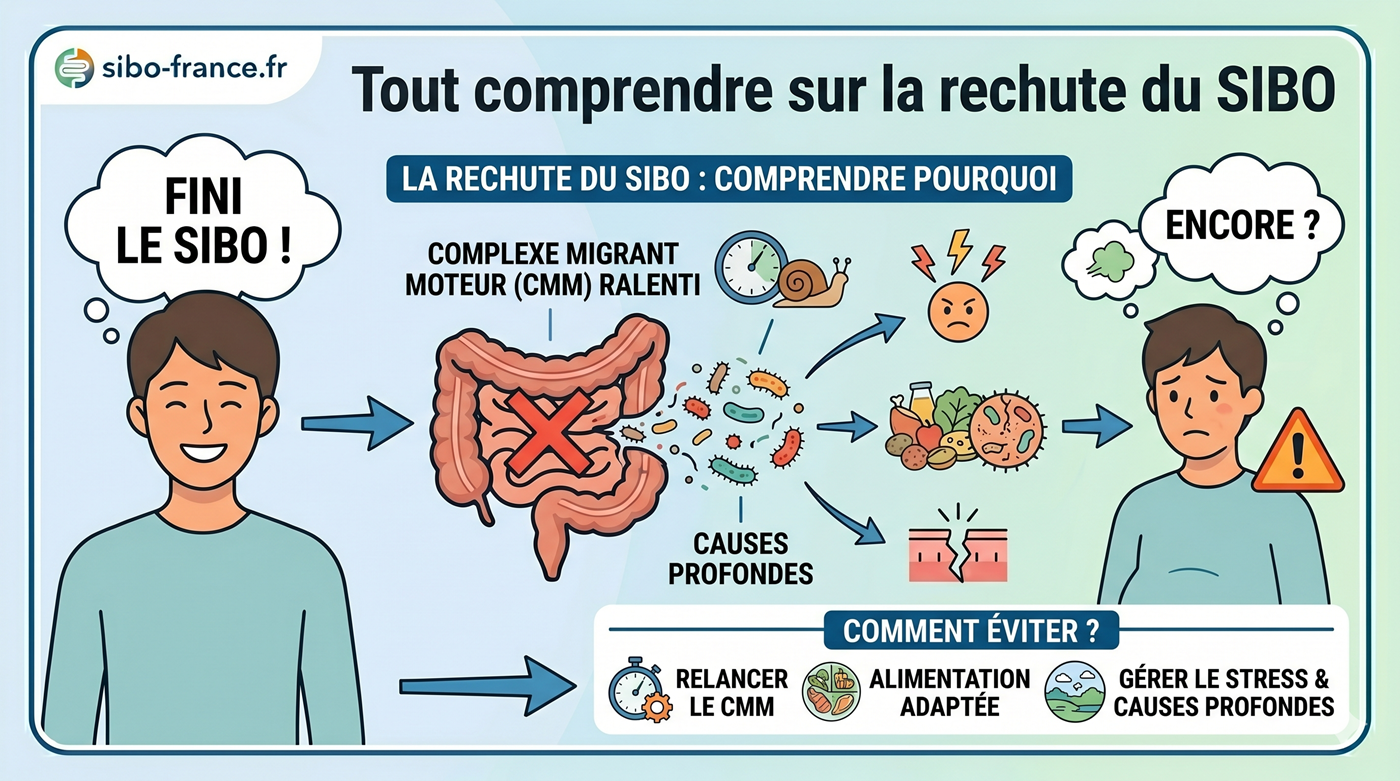
Mauvaise nouvelle : l’alimentation ne guérit pas le SIBO. Bonne nouvelle : elle peut fortement réduire la sévérité des symptômes et améliorer l’efficacité du traitement.
En effet les bactéries en excès dans l’intestin grêle se nourrissent principalement de glucides fermentescibles : en réduisant leur apport, on limite la fermentation, la production de gaz et l’inflammation locale.
À l’inverse, une alimentation inadaptée peut entretenir la prolifération bactérienne et faire échouer même un traitement antibiotique bien conduit.
Ce guide compile l’ensemble des connaissances pratiques sur l’adaptation alimentaire dans le SIBO : les différents régimes disponibles, leurs indications respectives, les aliments à favoriser et à éviter, et les erreurs courantes à ne pas commettre.
Pourquoi l’alimentation joue un rôle central dans le SIBO
Dans des conditions normales, l’intestin grêle absorbe la majorité des glucides alimentaires avant qu’ils n’atteignent le côlon. En cas de SIBO, les bactéries présentes dans l’intestin grêle interceptent ces glucides et les fermentent sur place, produisant de l’hydrogène (H₂), du méthane (CH₄) ou du sulfure d’hydrogène (H₂S) selon les espèces bactériennes en cause.
Comment l’alimentation agit sur le SIBO ?
- La réduction de la fermentation bactérienne : en limitant les substrats glucidiques disponibles pour les bactéries, on réduit directement la production de gaz et les symptômes associés (ballonnements, douleurs, distension).
- Le soutien de la motilité intestinale : certains aliments facilitent la vidange de l’intestin grêle et soutiennent le complexe moteur migrant (CMM), réduisant le temps de stagnation alimentaire.
- La réparation de la muqueuse intestinale : le SIBO altère la paroi de l’intestin grêle. Certains nutriments contribuent à sa restauration et réduisent la perméabilité intestinale.
L’alimentation est donc un outil de gestion des symptômes et de soutien au traitement, et non pas un traitement du SIBO en lui-même. Elle doit donc être combinée à une antibiothérapie ciblée en cas de SIBO confirmé.
Les 4 grands régimes alimentaires pour le SIBO
Plusieurs approches diététiques ont été étudiées ou utilisées en pratique clinique pour le SIBO. Elles ne sont pas mutuellement exclusives et peuvent être combinées selon le tableau clinique. En voici les 4 principaux :
1. Le régime low FODMAP, la référence
Le régime low FODMAP (Fermentable Oligosaccharides, Disaccharides, Monosaccharides and Polyols) a été développé par l’Université Monash en Australie, initialement pour le syndrome de l’intestin irritable. Il est aujourd’hui largement utilisé dans la prise en charge du SIBO en raison de son efficacité sur la réduction des symptômes fermentatifs.
Mais que sont les FODMAPs ? Ce sont des glucides à chaîne courte, peu ou mal absorbés dans l’intestin grêle, qui constituent le substrat de fermentation principal des bactéries intestinales. Ils se répartissent en quatre catégories :
- Oligosaccharides (fructanes, galacto-oligosaccharides) : ail, oignon, poireau, blé, seigle, légumineuses.
- Disaccharides (lactose) : lait de vache, yaourts classiques, crème fraîche, fromages frais.
- Monosaccharides (fructose en excès du glucose) : pommes, poires, mangues, miel, sirop d’agave.
- Polyols (sorbitol, mannitol, xylitol) : fruits à noyau (cerises, prunes, pêches), champignons, certains édulcorants artificiels.
Le principe est simple : en retirant ces FODMAPs de l’alimentation, on prive les bactéries de leur carburant principal, ce qui réduit la fermentation et les symptômes qui en découlent.
Le régime low FODMAP n’est pas destiné à être suivi à vie. Il se déroule en trois phases structurées (voir ci-dessous).
2. Le régime SCD (Specific Carbohydrate Diet)
Le régime des glucides spécifiques (SCD) repose sur l’élimination des disaccharides et polysaccharides complexes, au profit des monosaccharides (sucres simples directement absorbables). Son principe est que les glucides complexes mal absorbés fermentent dans l’intestin grêle et nourrissent les bactéries pathogènes.
Aliments autorisés : viandes, poissons, œufs, légumes bien cuits, fruits mûrs, miel (avec modération), fromages affinés, noix et graines en petite quantité.
Aliments exclus : céréales (blé, riz, maïs, avoine), légumineuses, sucre raffiné, produits laitiers sauf fromages affinés et yogourt fermenté 24h.
Le SCD est souvent plus restrictif que le low FODMAP mais peut convenir aux patients qui ne tolèrent pas bien le riz ou les céréales sans gluten.
3. Le régime pauvre en glucides / cétogène
En réduisant drastiquement l’apport global en glucides (typiquement à moins de 50 g/jour en phase cétogène), on limite mécaniquement la quantité de substrats fermentescibles disponibles pour les bactéries. Ce régime est particulièrement indiqué dans les formes sévères de SIBO à méthane avec constipation marquée.
Aliments autorisés : viandes, poissons gras, œufs, avocats, huiles végétales de qualité (olive, noix de coco), légumes pauvres en glucides (épinards, courgettes, concombres, brocolis en petite quantité).
Limites du régime cétogène : il est difficile à maintenir à long terme, avec une risque de carence en fibres solubles bénéfiques pour le microbiote colique, mais reste très intéressant pendant quelques semaines et donc en période transitoire.
4. Le régime élémentaire
Le régime élémentaire (ou Elemental Diet) consiste à remplacer temporairement l’alimentation solide par une formule nutritive composée d’acides aminés libres, de sucres simples et de graisses sous forme d’huile. Ces nutriments sont absorbés directement dans la partie haute de l’intestin grêle, avant d’atteindre les bactéries proliférantes.
Des études ont montré des taux d’éradication du SIBO de 80 à 85 % après 2 à 3 semaines de régime élémentaire exclusif, comparables à certains protocoles antibiotiques. C’est un traitement SIBO assez connu et populaire aux Etats-Unis, moins en France car vu comme étant un peu extrême et « utilisé en derniers recours ».
L’Elemental Diet est donc le régime SIBO le plus radical ; il doit être encadré médicalement.
Les 10 aliments les plus utiles en phase de traitement SIBO
1. Les viandes maigres et poissons
Poulet, dinde, bœuf maigre, saumon, maquereau, cabillaud. Les protéines animales ne fermentent pas dans l’intestin grêle et ne nourrissent pas les bactéries responsables du SIBO. Les poissons gras apportent des oméga-3 aux propriétés anti-inflammatoires.
2. Les oeufs
Source complète de protéines, vitamines A, D, E, B12, sélénium. Aucun glucide, donc aucune fermentation possible. À cuire sans ail ni oignon.
3. Le riz blanc et quinoa
Facilement digestibles, peu fermentescibles, bonne tolérance dans la majorité des cas de SIBO. Le quinoa apporte en plus des protéines végétales complètes.
4. Les courgettes et épinards
Légumes faibles en FODMAPs, riches en micronutriments (vitamines A, C, K, magnésium, fer). Préférer la cuisson vapeur ou sauté pour améliorer la digestibilité.
5. Les carottes cuites
Bien tolérées, apportent des fibres solubles douces (pectine) qui soutiennent la muqueuse intestinale sans fermenter excessivement.
6. Les patates douces (en portion modérée)
Source de glucides complexes bien tolérés par la plupart des patients. Riches en bêta-carotène et fibres solubles. Consommer en portion de 70-100 g cuit.
7. Le bouillon d’os
Riche en glycine, glutamine et collagène, le bouillon d’os contribue à la réparation de la muqueuse intestinale altérée par le SIBO. À consommer régulièrement pendant la phase de traitement.
8. L’huile de noix de coco et l’huile d’olive
L’huile de noix de coco contient des triglycérides à chaîne moyenne (TCM), absorbés directement sans nécessiter d’enzymes pancréatiques ni de bile — particulièrement utile en cas de malabsorption des graisses liée au SIBO. L’huile d’olive extra-vierge apporte des polyphénols aux propriétés anti-inflammatoires.
9. Les myrtilles et les fraises
Faibles en FODMAPs, riches en antioxydants (flavonoïdes, vitamine C) aux propriétés anti-inflammatoires. À consommer en portion modérée (80-100 g).
10. Le gingembre
Propriétés prokinétiques (stimule la vidange gastrique et la motilité intestinale) et anti-inflammatoires documentées. Peut être consommé frais en infusion, râpé dans les plats ou en complément. Particulièrement utile pour soutenir le CMM entre les repas.
Les 6 types aliments formellement déconseillés pendant la phase d’élimination d’un régime SIBO
Les 6 types d’aliments suivants sont à éviter strictement pendant la phase 1, quelle que soit la stratégie alimentaire choisie :
Ail et oignon (sous toutes leurs formes, y compris en poudre, dans les bouillons industriels et les sauces préparées) : ce sont les aliments les plus fermentescibles pour la majorité des patients SIBO. Ils figurent dans de très nombreux produits transformés sous l’appellation « arôme naturel » — lire les étiquettes est indispensable.
Légumineuses (lentilles, pois chiches, haricots, soja) : très riches en galacto-oligosaccharides (GOS), fermentation intense même en petite quantité.
Pain et pâtes à base de blé : riches en fructanes, fortement fermentescibles.
Produits laitiers avec lactose : yaourts, lait, crème, fromages frais.
Boissons gazeuses et alcool : augmentent l’aérophagie (boissons gazeuses) et altèrent la motilité intestinale et le microbiote (alcool).
Édulcorants polyols : chewing-gums, confiseries « sans sucre », certains compléments alimentaires.
5 erreurs alimentaires fréquentes dans la gestion du SIBO
« Je fais un régime low FODMAP depuis 6 mois. »
Le régime low FODMAP strict ne doit pas dépasser 6 à 8 semaines en phase d’élimination. Une restriction prolongée appauvrit le microbiote colique en bifidobactéries et en fibres prébiotiques, ce qui peut fragiliser la santé digestive à long terme.
« Je supprime tous les glucides définitivement. »
Les glucides ne sont pas l’ennemi à long terme. L’objectif est d’identifier les FODMAPs personnellement problématiques lors de la phase de réintroduction, puis de maintenir une alimentation aussi diversifiée que possible.
« Je prends des probiotiques pour compenser mon régime restrictif. »
Les probiotiques sont à utiliser avec précaution en cas de SIBO actif : certaines souches peuvent aggraver les symptômes en augmentant la charge bactérienne de l’intestin grêle. Leur introduction est préférable après l’antibiothérapie et la phase d’élimination, sur conseil d’un professionnel de santé.
« Je saute des repas pour laisser reposer mon intestin. »
Sauter des repas de façon désordonnée n’est pas la même chose que respecter les intervalles entre les repas. Le CMM fonctionne de façon optimale avec des intervalles d’au moins 4 à 5 heures entre les prises alimentaires, sans grignotage. Le saut de repas ne remplace pas ce mécanisme.
« J’élimine tous les graisses car elles aggravent mes douleurs. »
Les graisses ne fermentent pas et ne nourrissent pas les bactéries du SIBO. Les douleurs post-graisses sont plus souvent liées à une insuffisance en bile ou en enzymes pancréatiques. Éliminer les graisses risque d’aggraver les carences, notamment en vitamines liposolubles (A, D, E, K).
L’importance d’adapter son alimentation quand on a un SIBO
L’adaptation alimentaire dans le SIBO repose principalement sur la réduction des glucides fermentescibles (approche low FODMAP), combinée à une structuration des prises alimentaires qui respecte le fonctionnement du complexe moteur migrant. Elle ne remplace pas le traitement antibiotique, mais en optimise l’efficacité et réduit significativement les symptômes pendant la phase de traitement.
L’objectif à long terme n’est pas un régime restrictif permanent, mais l’identification précise des aliments déclencheurs individuels, afin de retrouver une alimentation aussi variée et équilibrée que possible tout en maintenant un confort digestif durable.
Alimentation et SIBO : les sources et références scientifiques
Sur le régime low FODMAP : efficacité et limites
- Black CJ, Staudacher HM, Ford AC. Efficacy of a low FODMAP diet in irritable bowel syndrome: systematic review and network meta-analysis. Gut. 2022;71:1117-1126. 👉 https://pubmed.ncbi.nlm.nih.gov/34376515/ (Méta-analyse de référence — le régime low FODMAP classe en tête pour réduire douleurs et ballonnements dans le SII)
- Bogdanowska-Charkiewicz D et al. Effectiveness of the low FODMAP diet in patients with irritable bowel syndrome and small intestine bacterial overgrowth syndrome. Front Nutr. 2026;13:1725524. 👉 https://www.frontiersin.org/journals/nutrition/articles/10.3389/fnut.2026.1725524/full (Étude récente évaluant directement l’efficacité du low FODMAP chez des patients diagnostiqués SIBO ou IMO)
- Raducha JE et al. Efficacy of an Irritable Bowel Syndrome Diet in the Treatment of Small Intestinal Bacterial Overgrowth: A Narrative Review. Nutrients. 2022. 👉 https://pubmed.ncbi.nlm.nih.gov/36014888/ (Revue narrative sur 34 études — souligne les bénéfices symptomatiques mais aussi les risques de dysbiose en cas de restriction prolongée)
- Redondo-Cuevas L et al. Do Herbal Supplements and Probiotics Complement Antibiotics and Diet in the Management of SIBO? A Randomized Clinical Trial. Nutrients. 2024;16:1083. 👉 https://pubmed.ncbi.nlm.nih.gov/38613116/ (Essai randomisé sur 179 patients SIBO — le low FODMAP combiné aux antibiotiques améliore les taux de rémission, surtout dans le SIBO à méthane)
- Tuck CJ et al. Efficacy of a Low-FODMAP Diet on the Severity of Gastrointestinal Symptoms and Quality of Life — A Systematic Review of RCTs. Nutrients. 2025;17:2045. 👉 https://www.mdpi.com/2072-6643/17/12/2045 (Revue systématique 2025 — confirme l’efficacité en SII, souligne le manque d’essais contrôlés randomisés spécifiques au SIBO)
Sur les effets du low FODMAP prolongé sur le microbiote
- Staudacher HM et al. Fermentable carbohydrate restriction reduces luminal bifidobacteria and gastrointestinal symptoms in patients with irritable bowel syndrome. J Nutr. 2012;142(8):1510-8. 👉 https://pubmed.ncbi.nlm.nih.gov/22739368/ (Démonstration que la restriction prolongée en FODMAPs réduit significativement les bifidobactéries — argument clé pour ne pas prolonger la phase d’élimination)
Sur le régime SCD (Specific Carbohydrate Diet)
- Vincenzi M et al. Effects of a Low FODMAP Diet and Specific Carbohydrate Diet on Symptoms and Nutritional Adequacy of Patients with IBS: A Single-blinded Randomized Trial. PMC. 2017. 👉 https://pmc.ncbi.nlm.nih.gov/articles/PMC5506412/ (Essai randomisé comparant directement low FODMAP vs SCD sur 60 patients SII — les deux régimes réduisent les symptômes de façon comparable sur 3 mois)
- Suskind DL et al. The Specific Carbohydrate Diet and Diet Modification as Induction Therapy for Pediatric Crohn’s Disease: A Randomized Diet Controlled Trial. PMC. 2020. 👉 https://pmc.ncbi.nlm.nih.gov/articles/PMC7762109/ (100% de remission clinique à 12 semaines dans les groupes SCD et SCD modifié — référence sur l’effet du régime sur le microbiote)
Sur le régime élémentaire
- Pimentel M et al. A 14-day elemental diet is highly effective in normalizing the lactulose breath test. Dig Dis Sci. 2004;49(1):73-77. 👉 https://pubmed.ncbi.nlm.nih.gov/14992438/ (Étude de référence — 80% de normalisation du test respiratoire après 14 jours, 85% à 21 jours sur 93 patients SIBO)
- Rezaie A, Pimentel M et al. Effect, Tolerability, and Safety of Exclusive Palatable Elemental Diet in Patients With Intestinal Microbial Overgrowth. Clin Gastroenterol Hepatol. 2025. 👉 https://pubmed.ncbi.nlm.nih.gov/40189034/ (Essai prospectif Cedars-Sinai 2025 — 83% d’éradication du SIBO, 80% d’amélioration symptomatique après 2 semaines de régime élémentaire palatalisé)
- Nasser J, Pimentel M et al. Elemental Diet as a Therapeutic Modality: A Comprehensive Review. Dig Dis Sci. 2024. 👉 https://pmc.ncbi.nlm.nih.gov/articles/PMC11415405/ (Revue complète sur les mécanismes d’action, indications et tolérance du régime élémentaire dans le SIBO, l’IMO et les MICI)