Vous prenez de l’oméprazole, du pantoprazole ou de l’ésoméprazole depuis des mois ou des années pour des brûlures d’estomac ou un reflux. Et on vient de vous diagnostiquer un SIBO, ou vous faites des rechutes à répétition malgré les traitements.
Le lien entre les deux n’est pas une coïncidence.
Une méta-analyse portant sur 11 études et 3 134 patients a montré que l’usage prolongé d’IPP est associé à un risque de SIBO multiplié par 2,3 en moyenne et jusqu’à 7,6 dans les études utilisant les cultures de suc jéjunal, la méthode de référence. Les IPP suppriment l’acide chlorhydrique gastrique, qui est la première barrière antibactérienne de votre organisme. Sans cette barrière, les bactéries que vous ingérez avec vos aliments survivent au passage gastrique et colonisent l’intestin grêle.
Tant que vous prenez des IPP, votre SIBO ne peut pas guérir durablement. Ce n’est pas une question d’opinion, c’est une question de physiologie. Cet article vous explique pourquoi, et vous donne le protocole précis pour arrêter les IPP sans effet rebond, tout en protégeant votre muqueuse et en soutenant votre traitement SIBO.
Pourquoi les IPP favorisent le SIBO : le mécanisme exact
L’acide chlorhydrique (HCl) produit par l’estomac remplit deux fonctions fondamentales dans la prévention du SIBO.
Premièrement, il détruit la quasi-totalité des bactéries et pathogènes ingérés avec les aliments. Un pH gastrique entre 1,5 et 3,5 est léthal pour la plupart des micro-organismes. Les IPP bloquent les pompes H⁺/K⁺-ATPase des cellules pariétales et élèvent le pH gastrique à 4 ou plus, un environnement bien moins hostile pour les bactéries, qui survivent en grand nombre et atteignent l’intestin grêle.
Deuxièmement, l’acidité gastrique déclenche la libération de sécrétine et de cholécystokinine dans le duodénum, qui à leur tour stimulent les sécrétions pancréatiques et biliaires. Sans acidité suffisante, ces sécrétions sont réduites, diminuant d’autant la capacité antimicrobienne du milieu intestinal proximal.
Le résultat : sous IPP, votre intestin grêle reçoit chaque repas un inoculum bactérien bien supérieur à la normale, sans les défenses habituelles pour l’éliminer. Avec le temps, c’est la condition parfaite pour une prolifération bactérienne chronique.
C’est pourquoi traiter le SIBO avec de la rifaximine ou des antimicrobiens naturels sans s’attaquer aux IPP revient à vider un seau percé. L’éradication est possible, mais la recolonisation est inévitable tant que la barrière acide reste supprimée.
Les IPP sont-ils vraiment indispensables ? La vérité sur la sur-prescription
En France, 16 millions de patients étaient traités par IPP en 2019, en faisant l’une des classes de médicaments les plus prescrites. Selon la Haute Autorité de Santé (HAS), plus de 50% de ces prescriptions n’étaient pas fondées sur une indication validée. Quasiment 70% des patients étaient traités hors AMM.
Les IPP ont des indications médicales légitimes et importantes :
- Œsophagite érosive grade C ou D
- Œsophage de Barrett
- Ulcère gastrique ou duodénal actif
- Syndrome de Zollinger-Ellison
- Prévention des ulcères sous AINS au long cours (arthrite, etc.)
- Éradication d’Helicobacter pylori (traitement court)
Dans toutes ces situations, les IPP sont indispensables et leur arrêt ne doit pas être envisagé sans avis médical spécialisé.
En revanche, ils sont très souvent prescrits pour des situations où le rapport bénéfice/risque à long terme est défavorable : reflux fonctionnel léger, brûlures d’estomac occasionnelles, « protection gastrique » préventive non justifiée, ou simplement parce que le patient a demandé quelque chose pour ses douleurs digestives.
Si vous avez un SIBO et prenez des IPP depuis plus de 3 mois pour une de ces indications légères, la question du sevrage mérite d’être posée sérieusement à votre médecin, en expliquant le lien IPP-SIBO.
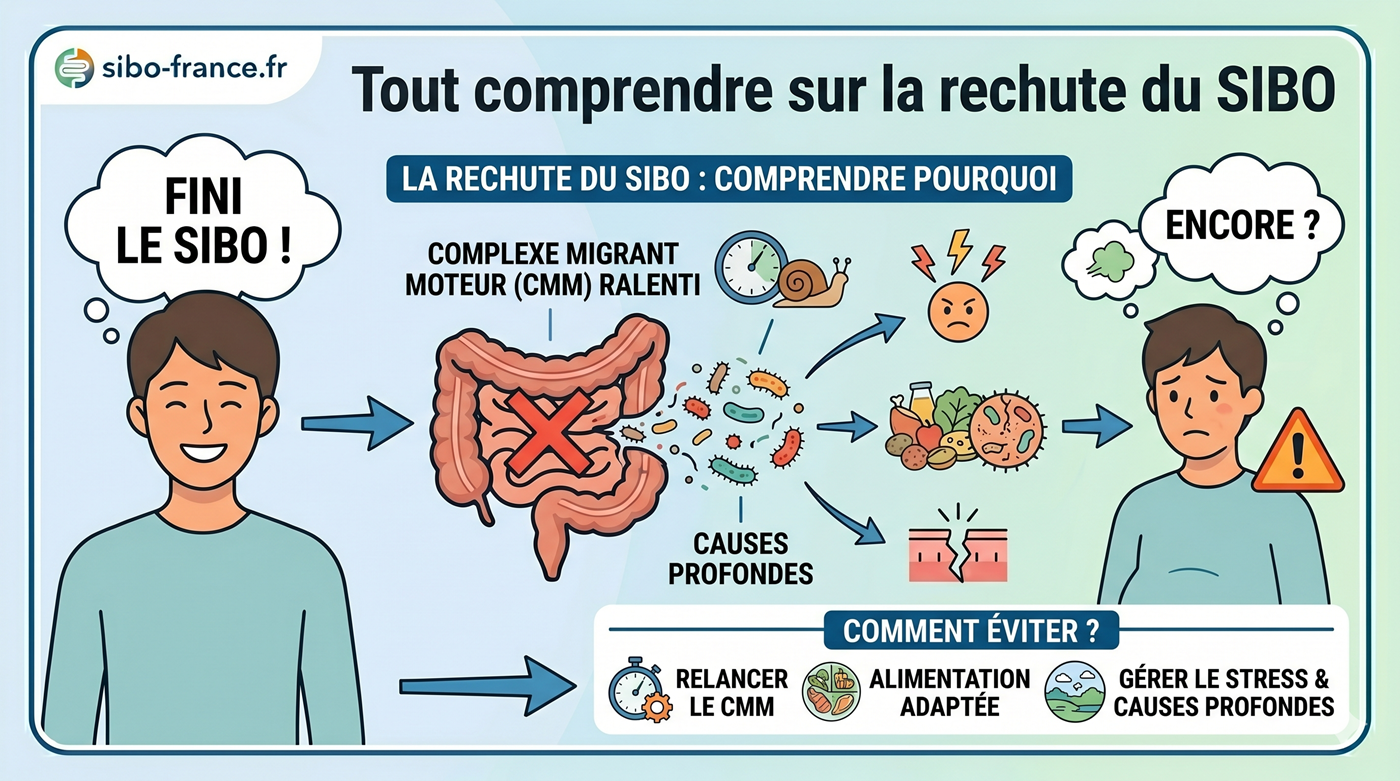
L’effet rebond acide : comprendre ce qui rend le sevrage difficile
C’est le mécanisme qui piège la plupart des patients dans une dépendance aux IPP involontaire, et qui explique pourquoi les arrêts brutaux échouent presque systématiquement.
Voici ce qui se passe physiologiquement : les IPP suppriment l’acide, ce qui élève le pH gastrique. En réponse, les cellules G de l’antre gastrique sécrètent davantage de gastrine, l’hormone qui stimule la production d’acide, pour tenter de compenser la suppression.
Avec le temps, cette hypergastrinémie chronique entraîne une hyperplasie des cellules pariétales et des cellules ECL (cellules entérochromaffines), augmentant la capacité sécrétoire potentielle de l’estomac.
Que se passe-t-il quand vous arrêtez les IPP ?
Quand on arrête les IPP, cette capacité sécrétoire augmentée est soudainement libérée. L’estomac produit plus d’acide qu’avant le traitement, c’est l’hypersécrétion acide rebond (RAHS). Des études cliniques randomisées ont montré que ce rebond provoque des symptômes digestifs (brûlures, reflux, douleurs) chez 40 à 50% des patients ayant pris des IPP, même chez des volontaires sains initialement asymptomatiques.
La durée de ce rebond est souvent sous-estimée : il peut persister 2 à 8 semaines après l’arrêt, et jusqu’à 26 semaines après un traitement très prolongé. C’est précisément pourquoi les patients reprennent leurs IPP — ils pensent que leurs symptômes initiaux sont revenus, alors qu’il s’agit en réalité d’un rebond physiologique transitoire.
Comprendre ce mécanisme est la clé pour tenir : les symptômes du rebond ne signifient pas que vous avez besoin des IPP. Ils signifient que votre estomac est en train de se recalibrer.
Vous cherchez un protocole complet pour guérir durablement de votre SIBO, pas seulement l’éradiquer ? Notre guide de 80 pages détaille chaque étape — traitement, alimentation, prévention des rechutes.
Avant d’arrêter les IPP : les contre-indications au sevrage
Le sevrage des IPP ne doit pas être tenté seul et sans suivi médical dans les situations suivantes :
- Œsophage de Barrett confirmé
- Œsophagite érosive sévère (grade C ou D à l’endoscopie)
- Antécédent d’ulcère hémorragique
- Prise concomitante d’AINS, d’aspirine ou d’anticoagulants
- Syndrome de Zollinger-Ellison
- Hernie hiatale volumineuse avec reflux sévère documenté
Dans toutes les autres situations, le sevrage progressif est possible et recommandé par les sociétés savantes (HAS, AGA), sous supervision médicale. Parlez-en à votre médecin en lui montrant les recommandations de la HAS sur la déprescription des IPP (fiche bon usage, septembre 2022).
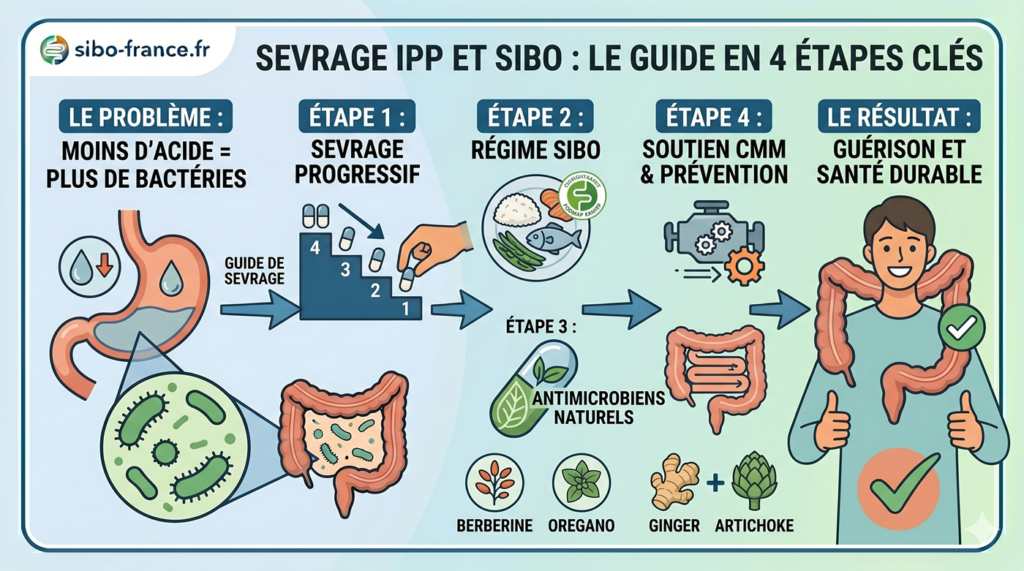
Le protocole de sevrage progressif des IPP : semaine par semaine
Le sevrage brutal est à proscrire. La réduction doit être progressive, étalée sur 8 à 12 semaines minimum selon la durée de votre traitement. Plus vous avez pris des IPP longtemps, plus le sevrage doit être lent.
Phase 1. Semaines 1 à 2 : réduction de dose
Si vous prenez une dose standard (ex. oméprazole 20 mg/j, pantoprazole 40 mg/j), réduisez de moitié :
- Oméprazole 20 mg → 10 mg/j
- Pantoprazole 40 mg → 20 mg/j
- Ésoméprazole 40 mg → 20 mg/j
En parallèle, commencez les soutiens naturels décrits ci-dessous. Observez les symptômes sans paniquer — une légère augmentation des brûlures est attendue et normale.
Phase 2. Semaines 3 à 4 : alternance des jours
Passez à une prise un jour sur deux à la dose réduite. Les jours sans IPP, gérez le rebond avec les solutions naturelles. Si les symptômes sont très intenses, prenez un antiacide de secours (carbonate de calcium, Gaviscon) — ils soulagent sans relancer la dépendance.
Phase 3. Semaines 5 à 6 : réduction à 2 jours sur 7
Passez à 2 prises par semaine, puis 1 prise par semaine. À ce stade, la majorité des patients constatent que les symptômes se stabilisent — le rebond commence à s’atténuer.
Phase 4. Semaines 7 à 8 : arrêt et prise « à la demande »
Arrêt complet. Gardez votre boîte d’IPP mais ne la prenez qu’en cas de symptômes vraiment intenses (prise ponctuelle « à la demande ») plutôt qu’en traitement quotidien. Avec le temps, ces prises ponctuelles deviendront de plus en plus rares.
Si vous avez pris des IPP pendant plus de 2 ans, rallongez chaque phase d’une semaine supplémentaire. Un sevrage sur 12 à 16 semaines est tout à fait normal dans ces cas.
| Phase | Semaines | Action | Rebond attendu |
|---|---|---|---|
| Réduction dose | 1–2 | Demi-dose quotidienne | Léger |
| Alternance jours | 3–4 | 1 jour sur 2 | Modéré (pic) |
| Réduction fréquence | 5–6 | 2× puis 1× par semaine | Diminue |
| Arrêt + demande | 7–8+ | Prise ponctuelle si besoin | Faible à nul |
Les soutiens naturels pour traverser le sevrage
Ces compléments ne remplacent pas le sevrage progressif, mais réduisent significativement l’intensité du rebond et réparent la muqueuse gastrique affaiblie par des années de traitement.
1. Le mastic gum (résine de pistachier)
C’est le complément le mieux documenté pour la santé gastrique. La résine de Pistacia lentiscus a démontré des propriétés antimicrobiennes (actif contre H. pylori), anti-inflammatoires sur la muqueuse gastrique et cicatrisantes. Pendant le sevrage, elle réduit l’inflammation de la muqueuse irritée par le rebond acide et soutient la réparation tissulaire.
Dose : 1 g matin et soir, à jeun, pendant 4 à 8 semaines.
2. La L-glutamine
Acide aminé indispensable au renouvellement des cellules épithéliales de la muqueuse gastrique et intestinale. Les IPP au long cours fragilisent la muqueuse — la L-glutamine accélère sa régénération après le sevrage.
Dose : 5 g dans un verre d’eau, à jeun le matin, pendant 2 à 3 mois.
3. La réglisse déglycyrrhizinée (DGL)
La réglisse ordinaire contient de la glycyrrhizine qui peut élever la tension artérielle. La forme DGL (déglycyrrhizinée) conserve les propriétés protectrices de la muqueuse gastrique sans cet effet. Elle stimule la sécrétion de mucus gastrique protecteur et réduit les brûlures du rebond.
Dose : 1 à 2 comprimés à mâcher avant chaque repas.
4. L’aloe vera (gel pur, sans aloïne)
L’aloe vera en gel pur (vérifier l’absence d’aloïne qui est laxative) a des propriétés apaisantes directes sur la muqueuse gastrique irritée et réduit l’inflammation. Des études ont montré une réduction des symptômes de reflux comparables au Gaviscon et à la ranitidine pour des reflux légers à modérés.
Dose : 100 ml de jus de gel pur 15 minutes avant les repas.
5. La bétaïne HCl (à introduire prudemment)
La bétaïne HCl est l’un des soutiens les plus efficaces pour restaurer une acidité gastrique physiologique après le sevrage. Cependant, elle doit être introduite seulement après la fin du sevrage (semaine 9 ou plus) et avec précaution, en commençant par des doses très faibles.
Méthode : commencer par ¼ de gélule (80–100 mg) au milieu d’un repas protéiné. Si aucune brûlure dans les 30 minutes, augmenter progressivement. Si brûlure ressentie, neutraliser avec ½ cuillère à café de bicarbonate dans un verre d’eau et attendre quelques jours avant de réessayer à dose plus faible.
Contre-indication absolue : ulcère gastrique actif ou œsophagite non cicatrisée.
6. Les amers digestifs
Roquette, endive, radis noir, pissenlit, gentiane en teinture mère. Les composés amers stimulent réflexivement la production d’acide chlorhydrique et de bile via les récepteurs TAS2R. Prendre 15 minutes avant les repas pour activer la phase céphalique de la digestion et soutenir progressivement la restauration de l’acidité physiologique.
Comment modifier l’alimentation pendant le sevrage des IPP
Certains aliments et comportements alimentaires aggravent le rebond et doivent être évités pendant les 8 premières semaines du sevrage :
- Aliments déclencheurs à éviter : café (même décaféiné), alcool, chocolat, menthe poivrée, aliments frits, tomates et jus de tomate, agrumes en grande quantité, repas très gras
- Comportements à éviter : manger dans les 3 heures avant de coucher, repas trop volumineux, manger debout ou dans la précipitation
- Mesures posturales : surélever la tête du lit de 15 à 20 cm (avec des cales sous les pieds du lit, pas juste des oreillers sous la tête) — efficace pour réduire le reflux nocturne pendant le rebond
- Mastication : 20 à 30 mastications par bouchée, poser les couverts entre chaque bouchée — la mastication active la phase céphalique de la digestion et déclenche la sécrétion de sucs gastriques adaptés
Coordonner le sevrage IPP avec le traitement SIBO
C’est la question que tous les patients ayant un SIBO et prenant des IPP se posent : dans quel ordre faire les choses ?
La réponse dépend de votre situation clinique spécifique, mais voici le cadre général recommandé :
Si vous n’avez pas encore traité votre SIBO
Commencez le sevrage progressif des IPP en parallèle du traitement antimicrobien SIBO. Ne les dissociez pas — chaque semaine de traitement SIBO sans réduction des IPP est une semaine où votre barrière acide reste supprimée et où les conditions de recolonisation persistent. L’idéal est de commencer la réduction IPP en phase 1 (demi-dose) au début du protocole antimicrobien, puis de poursuivre le sevrage pendant la phase de prokinétiques post-traitement.
Si vous avez déjà traité le SIBO et rechutez
Les IPP sont très probablement l’une des causes principales de vos rechutes. Priorisez le sevrage comme première action avant de relancer un nouveau cycle antimicrobien — un traitement SIBO réalisé pendant que vous prenez encore des IPP a très peu de chances d’apporter une rémission durable.
Si votre médecin refuse d’arrêter les IPP
Plusieurs options existent. Vous pouvez demander à passer de la prise quotidienne à une prise « à la demande » — approche validée par la HAS pour les reflux légers à modérés dont les symptômes sont contrôlés. Ou demander un avis gastroentérologique pour évaluer si l’indication reste médicalement justifiée. Montrer à votre médecin la méta-analyse de Lo et Chan (2013) sur l’association IPP-SIBO peut aider à initier la conversation.
Après le sevrage : restaurer une acidité physiologique durable
Le sevrage réussi n’est que la première étape. Après l’arrêt complet des IPP, votre estomac doit retrouver une production acide physiologique normale — ce qui peut prendre plusieurs mois. Deux actions soutiennent cette restauration :
Traiter H. pylori si présent. Une infection à H. pylori non traitée maintient une inflammation chronique de la muqueuse qui réduit la sécrétion acide. La recherche d’H. pylori (test respiratoire à l’urée, sérologie, ou antigènes dans les selles) est recommandée chez tout patient avec un SIBO et un antécédent d’IPP prolongé.
Optimiser les apports en zinc. Le zinc est un cofacteur direct de l’activité enzymatique des cellules pariétales. Les IPP réduisent l’absorption du zinc — une carence fréquente chez les utilisateurs chroniques. En cure de 3 mois, zinc bisglycinate 15 à 25 mg/jour avec un repas soutient la restauration de la capacité sécrétoire acide.
Pour approfondir le lien entre acidité gastrique insuffisante et SIBO, consultez notre article complet sur l’hypochlorhydrie et son rôle dans le développement du SIBO.
FAQ sur le sevrage des IPP et le SIBO
Peut-on arrêter les IPP du jour au lendemain ?
Non, et c’est le point le plus important. L’arrêt brutal expose à un rebond acide intense, 40 à 50% des patients développent des symptômes sévères — qui les pousse à reprendre le traitement, souvent à dose plus élevée qu’avant. Ce cycle crée une dépendance fonctionnelle aux IPP. Le sevrage progressif sur 8 à 12 semaines est le seul moyen d’éviter ce piège. L’arrêt brutal est techniquement possible mais risqué et inconfortable — il ne doit être envisagé qu’en cas de contre-indication médicale à continuer (allergie, effet indésirable grave), toujours sous supervision médicale.
Les symptômes de rebond signifient-ils que j’ai vraiment besoin des IPP ?
Non. C’est le malentendu le plus fréquent et le plus dommageable. Le rebond acide est un phénomène physiologique de recalibration — votre estomac surproduit temporairement de l’acide parce que ses cellules ont été « entraînées » à compenser la suppression médicamenteuse. Ces symptômes disparaissent spontanément en 4 à 8 semaines pour la plupart des patients. La compréhension de ce mécanisme est l’un des facteurs les plus déterminants du succès du sevrage — les patients qui comprennent le rebond ont significativement plus de chances de tenir.
Est-ce que le sevrage IPP va aggraver mon SIBO temporairement ?
C’est peu probable, et c’est l’inverse qui se produit généralement sur le long terme. À très court terme (2 à 4 premières semaines), le rebond acide peut légèrement modifier l’environnement digestif, mais l’acide produit par rebond reste une barrière antimicrobienne, il n’aggrave pas le SIBO.
Sur le moyen terme (à partir de la semaine 6-8), la restauration progressive de l’acidité gastrique améliore la barrière antimicrobienne et réduit le risque de recolonisation. Combinez le sevrage avec votre traitement antimicrobien SIBO et vos prokinétiques pour maximiser les chances d’éradication durable.
Combien de temps faut-il après le sevrage pour que l’acidité gastrique redevienne normale ?
En moyenne, la restauration d’une acidité gastrique physiologique prend 4 à 8 semaines après le sevrage complet pour les traitements de durée courte à moyenne. Pour les traitements très prolongés (plus de 5 ans), la récupération peut prendre plusieurs mois et peut être incomplète en cas de gastrite atrophique préexistante. Un dosage de gastrine sanguine à jeun (normalement ≤ 100 pg/mL) permet d’évaluer si la sécrétion acide se normalise — une gastrine encore élevée 3 mois après le sevrage suggère une hypochlorhydrie persistante justifiant une évaluation médicale.
Mon médecin pense que je ne peux pas arrêter mes IPP. Comment lui parler ?
Plusieurs arguments cliniques peuvent soutenir la discussion. Les recommandations de la HAS (2022) recommandent explicitement la déprescription des IPP chez les patients dont l’indication initiale n’est plus justifiée. L’AGA (American Gastroenterological Association) a publié en 2022 une mise à jour clinique sur la déprescription des IPP. La méta-analyse de Lo et Chan (2013) documente l’association IPP-SIBO (OR 2,28 globalement, jusqu’à 7,6 sur aspirat jéjunal). Apportez ces références en consultation. Si votre médecin maintient une prescription sans indication claire, demandez un avis gastroentérologique pour évaluer la nécessité du traitement par endoscopie.
Références scientifiques sur les IPP et leur sevrage
- Lo WK, Chan WW. Proton pump inhibitor use and the risk of small intestinal bacterial overgrowth: a meta-analysis. Clin Gastroenterol Hepatol. 2013;11(5):483-490.
https://pubmed.ncbi.nlm.nih.gov/23357488/ - Freedberg DE et al. AGA Clinical Practice Update on De-Prescribing of Proton Pump Inhibitors: Expert Review. Gastroenterology. 2022;162(4):1334-1342.
https://www.gastrojournal.org/article/S0016-5085(21)04083-X/fulltext - Reimer C et al. Proton-pump inhibitor therapy induces acid-related symptoms in healthy volunteers after withdrawal of therapy. Gastroenterology. 2009;137(1):80-87.
https://pubmed.ncbi.nlm.nih.gov/19362552/ - Farrell B et al. Deprescribing proton pump inhibitors: Evidence-based clinical practice guideline. Can Fam Physician. 2017;63(5):354-364.
https://pmc.ncbi.nlm.nih.gov/articles/PMC5429051/ - HAS. Bon usage des inhibiteurs de la pompe à protons (IPP). Fiche de bon usage, septembre 2022.
https://www.has-sante.fr/jcms/p_3376815/fr/bon-usage-des-inhibiteurs-de-la-pompe-a-protons-ipp