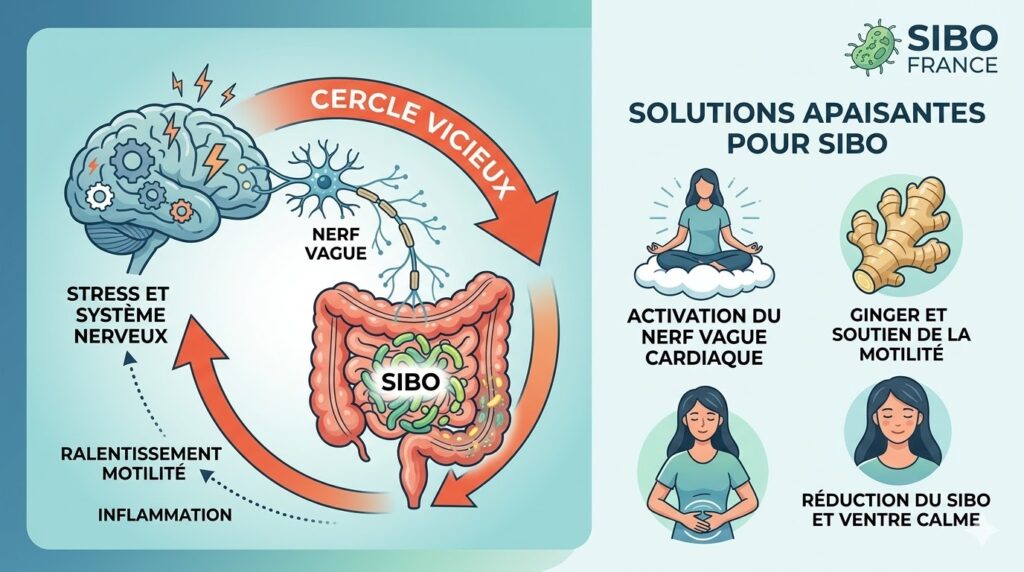
Le lien entre le stress et les troubles digestifs est bien documenté, mais sa nature bidirectionnelle est souvent sous-estimée. Dans le cas du SIBO), la relation avec le stress ne se résume pas à un simple facteur aggravant : le stress peut favoriser l’apparition du SIBO, et le SIBO entretient à son tour un état de stress chronique via des mécanismes neurochimiques et inflammatoires.
Cet article explore les voies physiologiques par lesquelles le stress perturbe la digestion et favorise la prolifération bactérienne dans l’intestin grêle, puis décrit comment le SIBO amplifie le stress, avant de proposer des approches validées pour interrompre ce cercle vicieux.
L’axe intestin-cerveau : le fondement de la relation entre stress et SIBO
La relation entre stress et digestion repose sur un réseau de communication bidirectionnel entre le cerveau et le tube digestif, désigné sous le terme d’axe intestin-cerveau. Cette communication s’effectue principalement via le nerf vague, mais aussi par voies hormonales (axe HPA — hypothalamo-hypophyso-surrénalien) et immunitaires.
Le tube digestif possède son propre système nerveux, le système nerveux entérique, constitué de 200 à 600 millions de neurones. Ce « deuxième cerveau » régule la motilité, la sécrétion et la vascularisation intestinales de façon largement autonome, mais reste étroitement connecté au système nerveux central.
Deux modes de fonctionnement du système nerveux autonome régissent la digestion :
- Le système parasympathique (mode « repos et digestion ») : active la production d’acide gastrique, d’enzymes digestives et de bile ; stimule la motilité intestinale.
- Le système sympathique (mode « lutte ou fuite ») : inhibe la digestion, redirige le flux sanguin vers les muscles, réduit la production de sucs digestifs et ralentit le péristaltisme.
En situation de stress, qu’il soit aigu ou chronique, le système sympathique prend le dessus, plaçant le système digestif en état de ralentissement ou de dysfonctionnement.
Comment le stress favorise le SIBO : les mécanismes en jeu
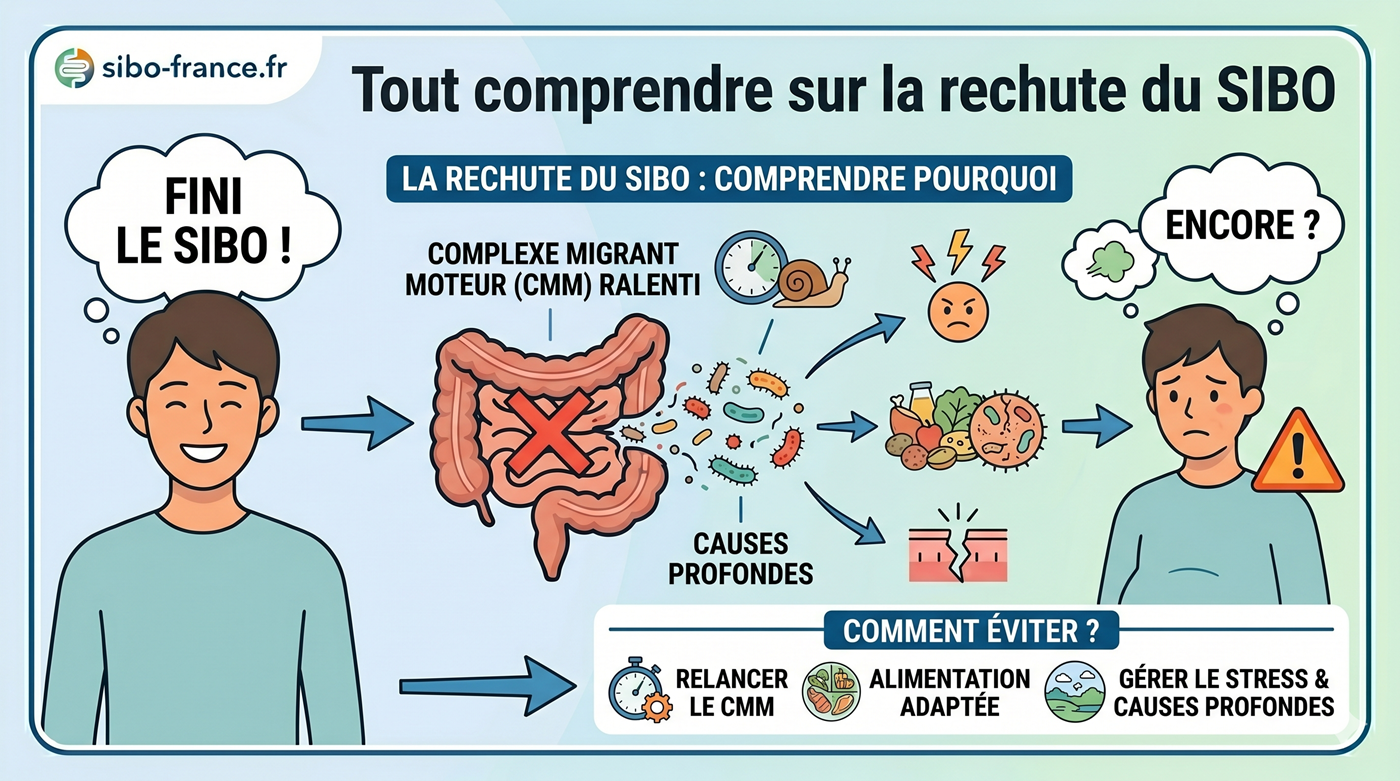
1. La perturbation du complexe moteur migrant (CMM)
Le complexe moteur migrant est un mécanisme de nettoyage de l’intestin grêle qui se déclenche entre les repas, environ toutes les 90 à 120 minutes. Il génère des contractions péristaltiques qui balaient les résidus alimentaires et les bactéries vers le côlon, empêchant leur accumulation dans l’intestin grêle.
Le stress chronique perturbe directement ce mécanisme via l’activation du système nerveux sympathique. Lorsque le CMM est dysfonctionnel, les bactéries ne sont plus évacuées efficacement de l’intestin grêle et peuvent s’y multiplier, créant les conditions d’un SIBO. Le dysfonctionnement du CMM est aujourd’hui reconnu comme l’une des principales causes de SIBO et de récidive.
2. La réduction de l’acidité gastrique
L’acide chlorhydrique gastrique constitue une barrière protectrice contre les bactéries ingérées avec les aliments. En abaissant le pH gastrique à 1,5-3,5, il détruit la majorité des agents pathogènes avant qu’ils n’atteignent l’intestin grêle.
Sous l’effet du stress chronique, la sécrétion d’acide gastrique diminue (hypochlorhydrie fonctionnelle). Cette réduction de l’acidité permet à un plus grand nombre de bactéries de survivre au passage gastrique et de coloniser l’intestin grêle. Par un mécanisme paradoxal, le stress peut également provoquer des reflux acides (le sphincter œsophagien inférieur se relâche sous l’effet du cortisol), tout en réduisant globalement la capacité digestive de l’estomac.
3. L’altération du microbiote intestinal par le cortisol
Le cortisol, hormone principale de la réponse au stress, exerce des effets directs sur la composition du microbiote intestinal. Des études expérimentales et cliniques montrent que l’exposition prolongée au cortisol :
- Réduit la proportion de bactéries bénéfiques (Lactobacillus, Bifidobacterium)
- Favorise la croissance de bactéries potentiellement pathogènes
- Altère la production de mucus protecteur de la muqueuse intestinale
Ce déséquilibre (dysbiose) fragilise la barrière intestinale et crée un terrain favorable à la prolifération bactérienne dans l’intestin grêle.
4. L’augmentation de la perméabilité intestinale
Le stress chronique augmente la perméabilité de la muqueuse intestinale en altérant les jonctions serrées entre les cellules épithéliales. Ce phénomène, parfois désigné sous le terme de « leaky gut » ou hyperperméabilité intestinale, permet à des fragments bactériens (lipopolysaccharides, LPS) de traverser la paroi intestinale et d’entrer dans la circulation sanguine, déclenchant une réponse inflammatoire systémique. Cette inflammation entretient à son tour la dysfonction digestive et favorise le maintien du SIBO.
5. La réduction des immunoglobulines sécrétoires (IgA)
Le stress chronique diminue la production des IgA sécrétoires, les anticorps de première ligne de défense de la muqueuse intestinale. Ces immunoglobulines jouent un rôle dans le contrôle de la charge bactérienne de l’intestin grêle. Leur réduction contribue à la perte de contrôle local sur la prolifération bactérienne.
Comment le SIBO amplifie le stress : la boucle de rétroaction
La relation n’est pas à sens unique. Une fois installé, le SIBO entretient et aggrave l’état de stress par plusieurs mécanismes.
1. L’inflammation systémique et ses effets neuropsychiatriques
Les bactéries en excès dans l’intestin grêle produisent des endotoxines (notamment les LPS) qui, en traversant la muqueuse altérée, induisent une inflammation systémique. Cette inflammation affecte directement le cerveau via plusieurs voies :
– Activation de la microglie (cellules immunitaires du cerveau)
– Perturbation de la production de neurotransmetteurs, notamment la sérotonine (dont 90 % est produite dans l’intestin) et le GABA
– Altération de l’axe HPA, amplifiant la réponse au stress
Des études montrent une association entre dysbiose intestinale, inflammation systémique et troubles de l’humeur (anxiété, dépression), suggérant que le SIBO peut contribuer directement à une charge psychologique accrue.
2. Les carences en micronutriments et la fatigue
La malabsorption liée au SIBO entraîne des déficits en vitamines et minéraux essentiels au fonctionnement du système nerveux :
- Vitamine B12 : indispensable à la myélinisation des nerfs et à la synthèse de dopamine et sérotonine
- Magnésium : impliqué dans la régulation du système nerveux autonome et de la réponse au stress
- Fer : dont la carence provoque fatigue et irritabilité
- Vitamine D : dont le déficit est associé à une augmentation du risque de dépression et d’anxiété
Ces carences amplifient la sensibilité au stress et réduisent la capacité de l’organisme à y faire face.
3. L’hypersensiblité viscérale et la charge cognitive
Les douleurs abdominales chroniques, les ballonnements et l’imprévisibilité du transit associés au SIBO génèrent une vigilance constante autour de l’alimentation et des situations sociales (restaurants, voyages, réunions). Cette charge cognitive et émotionnelle constitue une source de stress chronique à part entière, qui entretient à son tour la dysfonction du système nerveux autonome et aggrave les symptômes digestifs.
Les symptômes digestifs évocateurs d’une composante stress dans le SIBO
Certains signes orientent vers une forte implication du stress dans le tableau clinique :
- Aggravation marquée des symptômes digestifs en période de stress ou d’émotion intense
- Apparition ou rechute du SIBO après un événement traumatisant ou une période d’épuisement prolongée
- Prédominance des symptômes le matin ou avant des situations stressantes
- Association avec des troubles du sommeil, de l’anxiété ou des épisodes dépressifs
- Résistance aux traitements antibiotiques sans prise en charge de la composante psycho-émotionnelle
—
6 stratégies pour briser le cercle vicieux
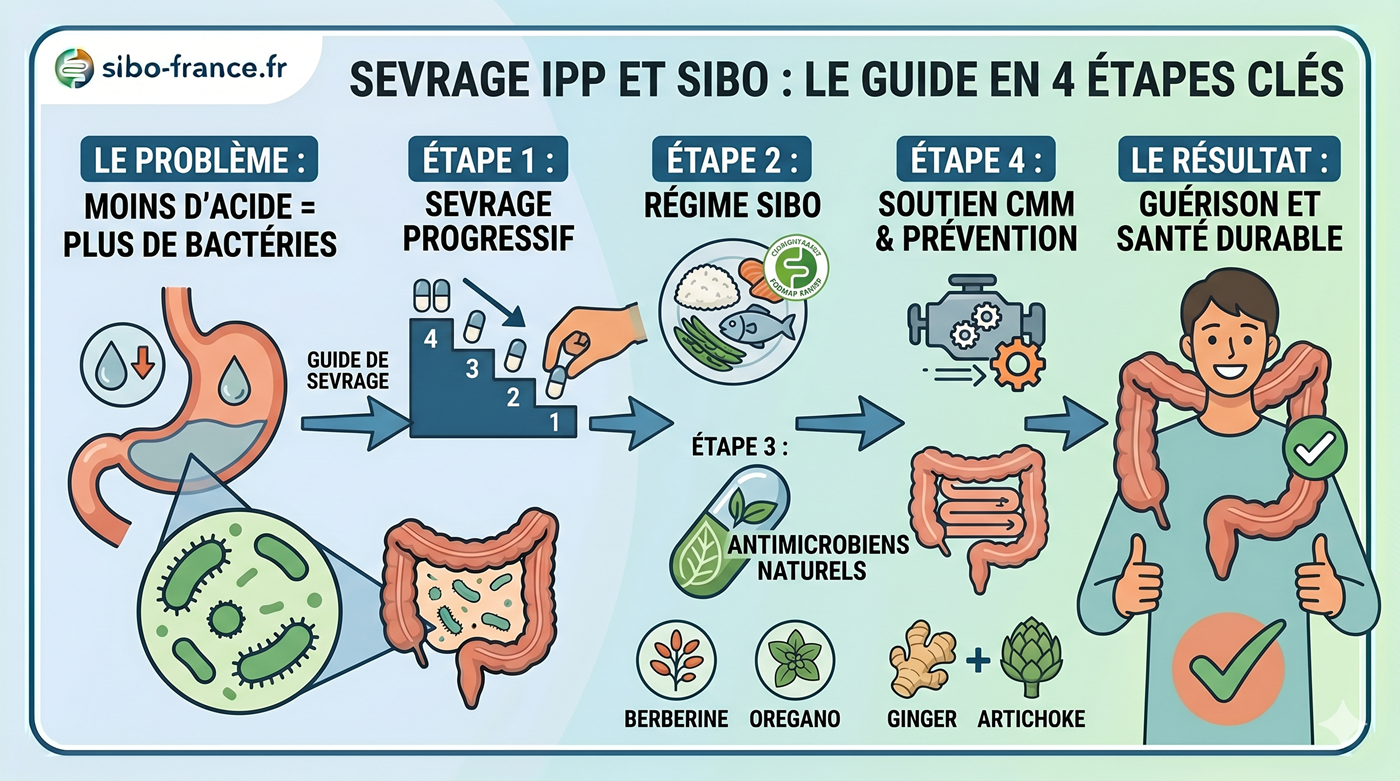
Une prise en charge efficace du SIBO associé au stress ne peut pas reposer uniquement sur l’antibiothérapie. Le traitement de la composante stress est indispensable pour prévenir les récidives et restaurer un fonctionnement digestif durable.
1. Restaurer le système parasympathique avant les repas
Activer le système parasympathique avant de manger améliore la sécrétion d’acide gastrique, d’enzymes digestives et de bile, et prépare l’intestin à une digestion efficace. 2 techniques simples et validées :
– Respiration contrôlée (cohérence cardiaque) : inspiration 5 secondes, expiration 5 secondes, pendant 5 minutes. À pratiquer idéalement 3 fois par jour, notamment avant les repas.
– Stimulation du nerf vague : gargarismes, humming (fredonner), exposition au froid (eau froide sur le visage). Ces techniques activent directement le système parasympathique.
2. Améliorer la motilité intestinale entre les repas
Respecter des intervalles d’au moins 4 à 5 heures entre les repas permet au complexe moteur migrant de fonctionner correctement. Éviter le grignotage continu est l’une des mesures les plus simples et les plus efficaces pour soutenir le CMM et prévenir les récidives de SIBO.
Une marche de 15 à 20 minutes après les repas stimule la motilité gastro-intestinale et favorise la vidange de l’intestin grêle.
3. Méditation de pleine conscience et thérapies corps-esprit
La méditation de pleine conscience (mindfulness) a démontré dans des essais contrôlés randomisés une efficacité sur la réduction des symptômes du syndrome de l’intestin irritable et sur la modulation de la réponse au stress. Des sessions de 10 à 20 minutes quotidiennes suffisent à produire des effets mesurables sur l’axe HPA après 8 semaines.
Le yoga, qui combine respiration, postures et méditation, agit à la fois sur la motilité intestinale (via les torsions abdominales) et sur la régulation du système nerveux autonome.
La thérapie cognitivo-comportementale (TCC) orientée vers les troubles digestifs fonctionnels constitue une approche de choix lorsque la composante anxieuse est importante.
4. Soutien nutritionnel de la réponse au stress
Certaines plantes adaptogènes ont démontré des effets sur la régulation du cortisol et de la réponse au stress :
- Ashwagandha (Withania somnifera) : réduit le cortisol sérique dans des essais cliniques
- Rhodiola rosea : améliore la résistance au stress et réduit la fatigue
- Mélisse (Melissa officinalis) : propriétés anxiolytiques légères, action sur le système nerveux entérique
Sur le plan alimentaire, les aliments riches en magnésium (légumes verts à feuilles, graines de courge, cacao), en tryptophane (précurseur de la sérotonine) et en oméga-3 soutiennent la régulation de l’axe intestin-cerveau. Ces recommandations doivent être adaptées au régime low FODMAP en phase de traitement du SIBO.
5. Optimiser le sommeil
Le sommeil est une période de récupération essentielle pour le système nerveux autonome et pour le CMM. Un sommeil insuffisant ou de mauvaise qualité élève le cortisol, perturbe le microbiote et altère la motilité intestinale. Des mesures d’hygiène du sommeil (régularité des horaires, limitation des écrans le soir, température de la chambre autour de 18°C) sont particulièrement importantes dans ce contexte.
6. Traitement médical du SIBO sous-jacent
La gestion du stress ne remplace pas le traitement du SIBO, elle le complète. En cas de SIBO confirmé par test respiratoire, un traitement antibiotique ciblé (rifaximine, avec ou sans néomycine selon le type de gaz) reste la base thérapeutique. Sans traitement de la prolifération bactérienne, l’inflammation intestinale et la dysbiose entretiennent la charge inflammatoire qui amplifie la réponse au stress.
La prévention des récidives repose sur l’identification et le traitement de la cause sous-jacente : dysfonction du CMM, hypochlorhydrie, adhérences, ou, précisément, stress chronique non pris en charge.
Stress et SIBO : quand consulter ?
Une consultation médicale est recommandée si :
- Les symptômes digestifs s’aggravent systématiquement lors des périodes de stress
- Un SIBO a été diagnostiqué mais récidive malgré un traitement antibiotique bien conduit
- Les symptômes digestifs s’accompagnent de troubles de l’humeur, d’anxiété chronique ou de fatigue sévère
- Un événement de vie stressant (deuil, burnout, séparation, trauma) précède l’apparition ou l’aggravation des troubles digestifs
Un gastroentérologue, en coordination avec un psychologue ou un médecin sensibilisé à la médecine psychosomatique, sera le mieux placé pour proposer une prise en charge intégrée.
La relation entre stress et SIBO
Le stress et le SIBO s’inscrivent dans une relation bidirectionnelle alimentée par des mécanismes physiologiques précis : perturbation du complexe moteur migrant, hypochlorhydrie, dysbiose induite par le cortisol, inflammation systémique et altération de la production de neurotransmetteurs.
Ignorer la composante stress dans la prise en charge du SIBO expose à des récidives fréquentes et à une efficacité réduite des traitements antibiotiques.
Une approche thérapeutique complète intègre le traitement antibiotique ciblé, la restauration de la motilité intestinale, et des interventions sur le système nerveux autonome — respiration, cohérence cardiaque, méditation, optimisation du sommeil — pour interrompre durablement ce cercle vicieux.
Sources et références scientifiques
Sur l’axe intestin-cerveau et la communication bidirectionnelle
- Cryan JF et al. The Microbiota-Gut-Brain Axis. Physiol Rev. 2019;99(4):1877-2013. 👉 https://pubmed.ncbi.nlm.nih.gov/31460832/ (Référence majeure du domaine — revue de 136 pages sur l’ensemble des mécanismes de l’axe intestin-cerveau)
- Margolis KG, Cryan JF, Mayer EA. The Microbiota-Gut-Brain Axis: From Motility to Mood. Gastroenterology. 2021;160(5):1486-1501. 👉 https://pubmed.ncbi.nlm.nih.gov/33307030/ (Lien direct entre motilité intestinale, microbiote et régulation de l’humeur)
- Pellegrini C et al. Stress and the gut-brain axis: an inflammatory perspective. PMC. 2024. 👉 https://pmc.ncbi.nlm.nih.gov/articles/PMC11292226/ (Mécanismes inflammatoires liant stress chronique, perméabilité intestinale et dysfonction du système nerveux central)
Sur l’impact du stress sur le microbiote et la motilité intestinale
- Karl JP et al. Effects of psychological, environmental and physical stressors on the gut microbiota. Front Microbiol. 2018;9:2013. 👉 https://pubmed.ncbi.nlm.nih.gov/30283427/ (Revue complète sur les effets des différents types de stress sur la composition du microbiote)
- Foster JA, Rinaman L, Cryan JF. Stress & the gut-brain axis: Regulation by the microbiome. Neurobiol Stress. 2017;7:124-136. 👉 https://pmc.ncbi.nlm.nih.gov/articles/PMC5736941/ (Régulation bidirectionnelle entre microbiote, axe HPA et réponse au stress)
- Pellissier S, Bonaz B. The Place of Stress and Emotions in the Irritable Bowel Syndrome. Vitam Horm. 2017;103:327-354. 👉 https://pubmed.ncbi.nlm.nih.gov/28061975/ (Rôle du stress et des émotions dans les troubles fonctionnels intestinaux, dont le SII)