Brûlures d’estomac, reflux, ballonnements après les repas, digestion lente, carences inexpliquées en fer ou en B12… Ces symptômes sont presque systématiquement traités par des médicaments réducteurs d’acide (IPP, antiacides). Et si c’était exactement l’inverse du problème ?
L’hypochlorhydrie — le manque d’acidité dans l’estomac — est l’une des conditions digestives les plus fréquentes et les plus mal diagnostiquées. Paradoxalement, elle provoque souvent les mêmes symptômes qu’un excès d’acide, ce qui conduit à des traitements qui aggravent la situation au lieu de la résoudre.
Cet article vous explique en détail ce qu’est l’hypochlorhydrie, comment la reconnaître, comment la tester, et comment la traiter efficacement — naturellement et médicalement.
Qu’est-ce que l’hypochlorhydrie ? Définition et mécanismes
L’hypochlorhydrie désigne une production insuffisante d’acide chlorhydrique (HCl) par les cellules pariétales de la muqueuse gastrique. Dans un estomac sain, le pH gastrique oscille entre 1,5 et 3,5 — un environnement extrêmement acide indispensable à une digestion efficace. En cas d’hypochlorhydrie, ce pH remonte à 4 ou plus, réduisant drastiquement l’efficacité de la digestion.
L’acide chlorhydrique remplit cinq fonctions essentielles dans l’organisme :
- Activation de la pepsine — le pepsinogène, sécrété inactif par les cellules principales, ne devient la pepsine active (enzyme protéolytique majeure) qu’en présence d’un pH inférieur à 4. Sans acide suffisant, les protéines ne sont pas dégradées correctement.
- Barrière antimicrobienne — l’acidité détruit la quasi-totalité des bactéries, virus et parasites ingérés avec les aliments. Un pH trop élevé laisse passer des agents infectieux vers l’intestin grêle.
- Contrôle de la flore intestinale — en limitant le nombre de bactéries qui atteignent l’intestin grêle, l’acide gastrique est la principale défense contre le SIBO.
- Stimulation des sécrétions pancréatiques et biliaires — l’acidité du bol gastrique arrivant dans le duodénum déclenche la libération des enzymes pancréatiques et de la bile, indispensables à la digestion des graisses et des glucides.
- Absorption des micronutriments — le fer non héminique, le calcium, le magnésium, le zinc, la vitamine B12 et l’acide folique nécessitent un environnement acide pour être correctement assimilés.
Les 6 grandes causes de l’hypochlorhydrie
1. Le vieillissement : la cause la plus fréquente
La production d’acide gastrique diminue naturellement avec l’âge. Des études estiment que près de 50% des personnes de plus de 60 ans souffrent d’une forme d’hypochlorhydrie. Cette diminution est liée à une réduction progressive du nombre de cellules pariétales actives dans la muqueuse gastrique, ainsi qu’à une prévalence accrue de gastrite atrophique et d’infection à Helicobacter pylori avec l’âge.
2. Les IPP et antiacides : la cause iatrogène
Les inhibiteurs de la pompe à protons (oméprazole, pantoprazole, ésoméprazole, rabéprazole) sont parmi les médicaments les plus prescrits au monde. Ils bloquent directement les pompes à protons des cellules pariétales, réduisant la production d’acide de 90% ou plus. Initialement conçus pour des traitements courts (4 à 8 semaines), ils sont souvent pris pendant des années, entraînant une hypochlorhydrie iatrogène durable.
Une méta-analyse a montré que l’usage prolongé d’IPP multiplie par 7,6 le risque de développer un SIBO. Ce n’est pas une coïncidence : en supprimant l’acide, les IPP suppriment aussi la principale barrière anti-bactérienne de l’estomac.
3. Helicobacter pylori
Helicobacter pylori est une bactérie qui colonise la muqueuse gastrique et neutralise localement l’acide par production d’uréase. Elle provoque une inflammation chronique (gastrite) qui, à terme, peut conduire à une atrophie de la muqueuse et une réduction permanente de la sécrétion acide. On estime qu’environ 40% de la population française est porteuse d’H. pylori, souvent sans le savoir.
4. Le stress chronique
Le système nerveux parasympathique (nerf vague) est le principal activateur de la sécrétion acide gastrique. Le stress chronique active le système nerveux sympathique et inhibe le parasympathique, réduisant ainsi la production d’acide. C’est pourquoi les personnes très stressées souffrent souvent de digestions lentes et de lourdeurs post-prandiales — non pas parce qu’elles ont trop d’acide, mais pas assez.
5. Les carences nutritionnelles
La production de HCl requiert plusieurs cofacteurs essentiels. Une carence en zinc est particulièrement délétère — le zinc est indispensable à l’activité enzymatique des cellules pariétales. Les carences en vitamines B1 et B3 peuvent également réduire la sécrétion acide.
6. La gastrite atrophique et les maladies auto-immunes
La gastrite atrophique auto-immune (maladie de Biermer) est une condition dans laquelle le système immunitaire attaque les cellules pariétales gastriques. Elle conduit à une achlorhydrie (absence totale d’acide) et à une carence profonde en vitamine B12 (faute de facteur intrinsèque). Elle est diagnostiquée par dosage des anticorps anti-cellules pariétales et anti-facteur intrinsèque.
Comment savoir si on a de l’hypochlorhydrie ?
Le paradoxe de l’hypochlorhydrie est que ses symptômes ressemblent presque exactement à ceux d’une hyperacidité. C’est la principale raison pour laquelle elle est si souvent mal diagnostiquée et mal traitée.
6 symptômes digestifs directs quand on manque d’acidité
- Reflux gastro-œsophagien et brûlures d’estomac : contre-intuitif mais fréquent. Un pH gastrique trop élevé ne ferme pas correctement le sphincter œsophagien inférieur (les récepteurs de ce sphincter sont activés par l’acidité). Sans acide suffisant, le sphincter reste relâché et les remontées sont possibles même sans excès d’acide.
- Ballonnements et gaz dans l’heure suivant les repas : les protéines non dégradées fermentent dans l’intestin et produisent des gaz
- Sensation de lourdeur épigastrique : la vidange gastrique est ralentie faute d’acide
- Éructations et rots fréquents : liés à la fermentation des aliments non digérésS
- Selles malodorantes ou présence d’aliments non digérés dans les selles
- Constipation ou diarrhée : par perturbation de la motilité intestinale en aval
6 symptômes systémiques par carence
- Fatigue chronique : par carence en fer et vitamine B12
- Ongles cassants, stries longitudinales : signe classique de carence en fer et zinc
- Chute de cheveux : par carence en fer, zinc et protéines mal absorbées
- Peau sèche, eczéma : par malabsorption des acides gras essentiels
- Infections digestives répétées : par perte de la barrière antimicrobienne
- Anémie ferriprive ou par carence en B12 résistante aux suppléments oraux
Le signal d’alarme le plus important : des carences biologiques persistantes malgré une alimentation correcte et une supplémentation orale. Si votre fer, votre B12 ou votre zinc reste bas malgré la supplémentation, pensez à l’hypochlorhydrie comme cause de malabsorption.
Hypochlorhydrie et SIBO : le lien direct
L’acide chlorhydrique est la première ligne de défense contre la colonisation de l’intestin grêle par des bactéries. Dans un estomac normalement acide (pH 1,5 à 2), la quasi-totalité des bactéries ingérées avec les aliments est détruite avant d’atteindre l’intestin grêle.
Lorsque le pH gastrique remonte à 4 ou plus — comme c’est le cas dans l’hypochlorhydrie ou sous IPP — des millions de bactéries survivent au passage gastrique et colonisent l’intestin grêle où elles n’ont rien à faire. C’est l’un des mécanismes directs de développement du SIBO.
Des études ont quantifié ce risque : l’usage prolongé d’IPP est associé à une multiplication par 7,6 du risque de SIBO. Traiter un SIBO sans s’attaquer à l’hypochlorhydrie sous-jacente conduit inévitablement à la rechute — les bactéries recolonisent l’intestin grêle dès que le traitement antibiotique est terminé, faute de barrière acide fonctionnelle.
Comment tester l’acidité de son estomac ?
Test 1 : le test au bicarbonate de soude (à domicile, indicatif)
C’est un test empirique simple, non validé scientifiquement mais utilisé comme première orientation :
- Le matin à jeun, dissoudre ¼ de cuillère à café de bicarbonate de soude dans un verre de 150 ml d’eau
- Boire immédiatement
- Chronométrer le temps avant de roter
Interprétation :
- Rot dans les 2 à 3 minutes → acidité probablement normale
- Rot après 3 à 5 minutes → acidité peut-être basse
- Pas de rot dans les 5 minutes → probable hypochlorhydrie
Ce test reste imprécis et doit être corrélé aux symptômes cliniques. Sa principale valeur est d’orienter vers une investigation plus poussée.
Test 2 : le test à la bétaïne HCl (challenge test)
C’est l’approche la plus utilisée en médecine fonctionnelle pour confirmer une hypochlorhydrie et doser les besoins en supplémentation :
- Au cours d’un repas contenant des protéines, prendre 1 gélule de bétaïne HCl 350-650 mg
- Observer les sensations dans les 30 minutes suivantes
Interprétation :
- Aucune sensation de brûlure → probable hypochlorhydrie — l’estomac a besoin de cet apport acide supplémentaire
- Sensation de chaleur ou légère brûlure épigastrique → acidité gastrique suffisante — pas besoin de bétaïne HCl
En cas de brûlure, neutralisez immédiatement avec ½ cuillère à café de bicarbonate dans un verre d’eau. Ce test ne doit pas être réalisé en cas d’ulcère gastrique ou d’œsophagite active.
Test 3 : les analyses biologiques (via médecin)
Plusieurs marqueurs sanguins peuvent orienter vers une hypochlorhydrie :
- Gastrine sanguine élevée — le corps compense le manque d’acidité en sécrétant davantage de gastrine pour stimuler les cellules pariétales. Une gastrine haute est un signal indirect d’hypochlorhydrie.
- Pepsinogène I bas — reflète l’atrophie des cellules principales de la muqueuse gastrique
- Anticorps anti-cellules pariétales — positifs dans la gastrite auto-immune
- Carences combinées (fer + B12 + zinc simultanément) sans cause alimentaire évidente
- Recherche d’H. pylori : test respiratoire à l’urée ou sérologie
Test 4 : la capsule de Heidelberg (test médical de référence)
C’est le test le plus précis pour mesurer le pH gastrique en temps réel. Le patient avale une capsule équipée d’un capteur radio qui transmet en continu les valeurs de pH pendant 60 à 90 minutes. Ce test est réalisé dans certains centres spécialisés en gastroentérologie fonctionnelle. Il est peu accessible en France en routine mais reste la référence pour confirmer une hypochlorhydrie sévère.
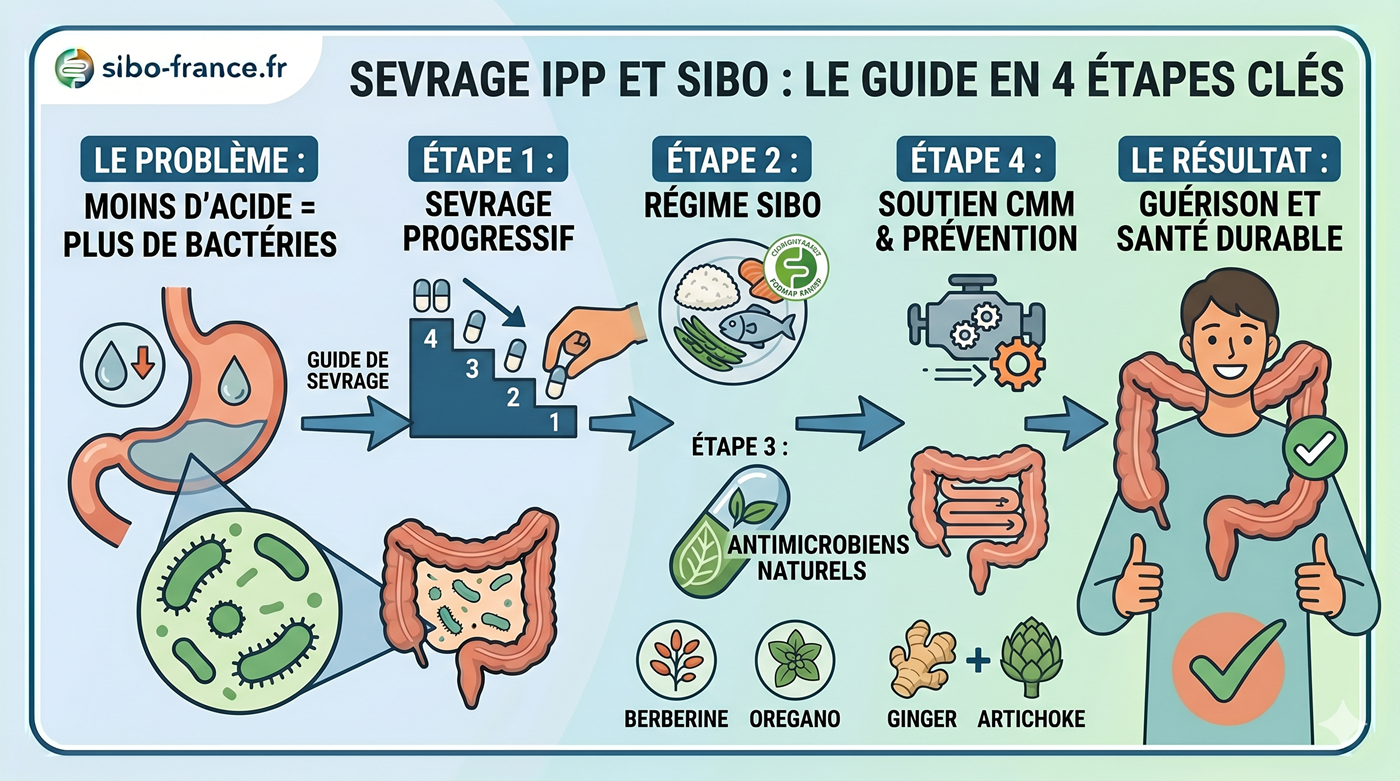
Comment traiter et guérir de l’hypochlorhydrie ? 4 solutions
1. La bétaïne HCl + pepsine : le traitement de fond
La bétaïne HCl (chlorhydrate de bétaïne) est le traitement le plus direct de l’hypochlorhydrie. Elle fournit directement de l’acide chlorhydrique à l’estomac au moment des repas, restaurant temporairement un pH adapté à la digestion.
Une étude clinique (Yago et al., 2013) a démontré que 1500 mg de bétaïne HCl abaisse le pH gastrique de 5,2 à 0,6 en 30 minutes chez des sujets en hypochlorhydrie induite, avec un effet maintenu pendant 73 minutes en moyenne.
Référence : Yago MR et al. Gastric Re-acidification with Betaine HCl. Mol Pharm. 2013
Protocole de prise : commencer par 1 gélule (350-650 mg) au milieu d’un repas protéiné. Si aucune brûlure n’est ressentie après 30 minutes, augmenter d’une gélule au repas suivant. Continuer d’augmenter jusqu’à ressentir une légère chaleur épigastrique — la dose juste en dessous est votre dose thérapeutique. Ne jamais dépasser 5-6 gélules par repas sans supervision professionnelle.
Contre-indications absolues : ulcère gastrique ou duodénal actif, œsophagite érosive, prise d’AINS ou d’aspirine (risque d’ulcère), gastrite sévère.
2. Les stimulants naturels de l’acidité gastrique
Vinaigre de cidre de pomme non pasteurisé : 1 cuillère à soupe dans 150 ml d’eau, 10-15 minutes avant le repas. Son acidité acétique soutient l’environnement gastrique et peut stimuler réflexivement la production de HCl via les récepteurs gustatifs des amers.
Jus de citron frais : même principe, 1 cuillère à soupe dans de l’eau avant les repas protéinés.
Aliments et plantes amers : roquette, endive, radis noir, pissenlit, gentiane, artichaut. Les composés amers activent les récepteurs TAS2R de la langue, déclenchant réflexivement (via le nerf vague) une cascade de sécrétions digestives incluant l’acide gastrique, la bile et les enzymes pancréatiques. C’est la base des amers digestifs traditionnels utilisés depuis l’Antiquité.
Zinc bisglycinate : 15 à 25 mg/jour avec un repas, en cure de 3 mois. Le zinc est indispensable à l’activité enzymatique des cellules pariétales — une carence suffit à réduire significativement la sécrétion acide.
3. Traiter les causes sous-jacentes
Éradiquer Helicobacter pylori si présent : le traitement triple ou quadruple thérapie prescrit par un gastroentérologue permet d’éliminer la bactérie et de permettre à la muqueuse de se régénérer progressivement.
Arrêter ou réduire les IPP si non justifiés : sous surveillance médicale obligatoire (ne jamais arrêter brutalement, rebond acide possible). Le sevrage des IPP doit être progressif sur plusieurs semaines avec soutien de la muqueuse gastrique.
Gérer le stress chronique : cohérence cardiaque (5 minutes 3 fois par jour), yoga, méditation, thérapie cognitivo-comportementale. L’activation régulière du système parasympathique avant les repas (3 à 5 respirations lentes) peut améliorer significativement la sécrétion acide pré-prandiale.
4. Soutenir et réparer la muqueuse gastrique
Mastic gum (résine de pistachier) : 1 à 2 g/jour avant les repas. Propriétés antimicrobiennes (actif contre H. pylori), anti-inflammatoires sur la muqueuse gastrique et cicatrisantes. Un des compléments les mieux documentés pour la santé gastrique.
L-glutamine : 5 g/jour à jeun. Acide aminé indispensable au renouvellement des cellules de la muqueuse gastrique et intestinale.
Aloe vera (gel pur, sans aloïne) : propriétés apaisantes et cicatrisantes sur la muqueuse inflammée.
Hypochlorhydrie vs hyperacidité : comment ne pas confondre ?
C’est la question que tout le monde se pose après avoir lu cet article. Les deux conditions peuvent provoquer des brûlures et des reflux — comment savoir laquelle vous avez ?
| Critère | Hypochlorhydrie | Hyperacidité |
|---|---|---|
| Moment des symptômes | Après les repas (digestion) | Souvent à jeun ou la nuit |
| Réponse aux antiacides | Soulagement temporaire mais aggravation long terme | Soulagement net |
| Réponse au vinaigre/citron | Amélioration de la digestion | Aggravation des brûlures |
| Carences biologiques | Fréquentes (fer, B12, zinc) | Rares |
| Infections digestives répétées | Oui | Non |
| SIBO associé | Fréquent | Rare |
Le signe distinctif le plus fiable : si le vinaigre de cidre ou le citron avant le repas améliore votre digestion au lieu d’aggraver les brûlures, c’est un signal fort d’hypochlorhydrie. Si au contraire ils aggravent les symptômes, une hyperacidité réelle est plus probable.
FAQ sur l’hypochlorhydrie et manque d’acidité gastrique
Peut-on avoir à la fois trop peu d’acide et des brûlures d’estomac ?
Oui, et c’est même très fréquent. Le mécanisme est le suivant : sans acide suffisant, le sphincter œsophagien inférieur reste relâché (il se ferme normalement en réponse à l’acidité gastrique) et laisse remonter le contenu gastrique — peu acide certes, mais qui irrite quand même l’œsophage. C’est un reflux à faible acidité. Les IPP soulagent temporairement les brûlures mais ne traitent pas la cause et maintiennent l’hypochlorhydrie.
L’hypochlorhydrie peut-elle se guérir définitivement ?
Cela dépend de la cause. Si elle est due aux IPP, l’arrêt progressif du traitement (sous supervision médicale) permet souvent une récupération partielle ou totale de la sécrétion acide en quelques mois. Si elle est due à H. pylori, l’éradication de la bactérie permet à la muqueuse de se régénérer. Si elle résulte d’une gastrite atrophique avancée ou d’une cause auto-immune, la récupération est partielle et la supplémentation en bétaïne HCl peut être nécessaire à long terme.
La bétaïne HCl peut-elle être prise sans avis médical ?
Elle est disponible sans ordonnance, mais une prise sans évaluation préalable comporte des risques. En cas d’ulcère gastrique ou d’œsophagite active non diagnostiqués, la bétaïne HCl peut aggraver les lésions. Il est fortement recommandé de réaliser une endoscopie haute ou d’avoir une évaluation médicale avant de commencer, surtout si vous avez des antécédents gastriques.
Les IPP peuvent-ils provoquer une hypochlorhydrie permanente ?
Les IPP provoquent une hypochlorhydrie fonctionnelle réversible à l’arrêt du traitement chez la plupart des patients. Cependant, une utilisation très prolongée (plusieurs années) peut être associée à des modifications histologiques de la muqueuse gastrique (hyperplasie des cellules entérochromaffines, polypes fundiques) qui peuvent ralentir la récupération. Le rebond d’acidité à l’arrêt des IPP est réel et peut durer plusieurs semaines — une des raisons pour lesquelles beaucoup de patients ont du mal à arrêter.
Comment savoir si mon SIBO est causé par une hypochlorhydrie ?
Plusieurs indices : SIBO récidivant après traitement antibiotique, prise d’IPP au long cours, carences biologiques associées (B12, fer, zinc), présence d’H. pylori. Un bilan biologique complet (gastrine, pepsinogène I, anticorps anti-cellules pariétales, sérologie H. pylori, NFS, ferritine, B12, zinc) permet d’orienter le diagnostic. Traiter le SIBO sans corriger l’hypochlorhydrie sous-jacente est l’une des causes les plus fréquentes de rechute.
Références scientifiques
- Guilliams TG, Drake LE. Meal-Time Supplementation with Betaine HCl for Functional Hypochlorhydria: What is the Evidence? Integr Med (Encinitas). 2020;19(1):32-36.
https://pmc.ncbi.nlm.nih.gov/articles/PMC7238915/ - Yago MR et al. Gastric Re-acidification with Betaine HCl in Healthy Volunteers with Rabeprazole-Induced Hypochlorhydria. Mol Pharm. 2013;10(11):4032-4037.
https://pmc.ncbi.nlm.nih.gov/articles/PMC3946491/ - Lo WK, Chan WW. Proton pump inhibitor use and the risk of small intestinal bacterial overgrowth: a meta-analysis. Clin Gastroenterol Hepatol. 2013;11(5):483-490.
https://pubmed.ncbi.nlm.nih.gov/23357488/ - Pimentel M et al. ACG Clinical Guideline: Small Intestinal Bacterial Overgrowth. Am J Gastroenterol. 2020;115(2):165-178.
https://pubmed.ncbi.nlm.nih.gov/32023228/